Γράφει ο Ορθοπαιδικός Χειρουργός Δρ. Ροΐδης Θ. Νικόλαος
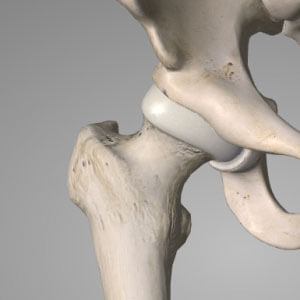
Το ισχίο είναι η άρθρωση που ενώνει τη λεκάνη με το μηρό. Στηρίζει το βάρος του σώματος και συμβάλλει στο περπάτημα.
Από τι αποτελείται;
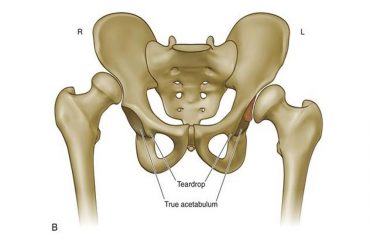
Το μηριαίο είναι το οστό που βρίσκεται στο εσωτερικό του μηρού. Στην άρθρωση του ισχίου, το ανώτερο μέρος του μηριαίου οστού (κεφαλή μηριαίου), θηλυκώνει σε μια κοιλότητα της λεκάνης, που ονομάζεται κοτύλη. Οι δυο επιφάνειες της άρθρωσης, που εφάπτονται, καλύπτονται από ένα σχετικά μαλακό ιστό, που ονομάζεται χόνδρος και τους επιτρέπει να γλιστρούν μεταξύ τους εύκολα και ανώδυνα.
Η άρθρωση σταθεροποιείται από ένα σάκο (αρθρικός θύλακος) και περιβάλλεται από ένα υγρό (αρθρικό υγρό), που χρησιμεύει ως λιπαντικό, διευκολύνοντας την κίνηση, όπως το λάδι τα γρανάζια μιας μηχανής. Γύρω από την άρθρωση βρίσκονται αρκετοί μύες και προσφύσεις (τένοντες), που τους συνδέουν με τα οστά. Οι μύες κινούν το ισχίο και το γόνατο. Οι μύες αυτοί είναι ιδιαίτερα δυνατοί, καθώς συμβάλλουν στην ισορροπία του σώματος και το περπάτημα. Πρέπει να συνεργάζονται τέλεια, για να μπορείτε να περπατάτε φυσιολογικά.
Γιατί χρειάζεται θεραπεία;
 Ποιo είναι το πρόβλημα;
Ποιo είναι το πρόβλημα;
Η μαλακή επιφάνεια (χόνδρος), που καλύπτει τα οστά στην άρθρωση του ισχίου σας, έχει φθαρεί. Στην ιατρική γλώσσα, μιλάμε για αρθρίτιδα του ισχίου. Εξαιτίας της φθοράς του χόνδρου, οι περιοχές των οστών έρχονται σε άμεση επαφή. Η επιφάνεια των οστών γίνεται άγρια και προκαλούνται τριβές κατά την κίνηση της άρθρωσης.
Η ολίσθηση της κεφαλής του μηριαίου στην κοτύλη γίνεται δύσκολη. Σταδιακά, το οστό παραμορφώνεται.
Δημιουργούνται οστικές προεξοχές (τα οστεόφυτα), που περιορίζουν ακόμη περισσότερο την κινητικότητα της άρθρωσης. Η εξέλιξη της αρθρίτιδας είναι απρόβλεπτη: μπορεί να περιοριστεί σε μια περιοχή της άρθρωσης και να εξαπλώνεται σταδιακά, ή να πλήξει σε λίγους μήνες όλη την επιφάνεια ολίσθησης. Οι αιτίες της αρθρίτιδας είναι ποικίλες: η ηλικία, το αυξημένο βάρος, μια πτώση, πρόβλημα στη δομή της άρθρωσης, ευαισθησία λόγω κληρονομικότητας, κάποιες ασθένειες (φλεγμονώδεις νόσοι), κτλ.
Ποια είναι τα συμπτώματα στην αρθρίτιδα ισχίου;
Το ισχίο σας πονάει. Ο πόνος, συνήθως, εστιάζεται στη βουβωνική περιοχή, στο πλευρό σας και μερικές φορές μπορεί να αντανακλά στο γόνατο. Η άρθρωση γίνεται δύσκαμπτη, δυσκολεύοντας τις κινήσεις σας. Η ενόχληση μπορεί να χειροτερεύσει σε σημείο που να σας εμποδίζει στο περπάτημα. Με την εξέλιξη της αρθρίτιδας, οι μύες που κινούν την άρθρωσή σας αποδυναμώνονται, διότι δε λειτουργούν σωστά. Δεν περπατάτε φυσιολογικά, γεγονός που συχνά προκαλεί προβλήματα στο γόνατο, στη σπονδυλική στήλη, στο άλλο ισχίο, κτλ.
Τι εξετάσεις χρειάζονται για την οστεοαρθρίτιδα ισχίου;
Ο γιατρός, για να διαπιστώσει τη σοβαρότητα της κατάστασής σας, βασίζεται σε ενδείξεις όπως:
- η συχνότητα λήψης φαρμάκων, για να ανακουφιστείτε από τον πόνο,
- η χωλότητα κατά το περπάτημα, η επιδείνωσή της, ή η ανάγκη να περπατάτε με τη χρήση βοηθητικού μπαστουνιού,
- η απόσταση που μπορείτε να διανύσετε χωρίς να πονάτε, πιθανή δυσκολία να βάλετε τα παπούτσια σας,
- οι δυσκολίες που αντιμετωπίζετε στην καθημερινή και κοινωνική σας ζωή, κτλ.
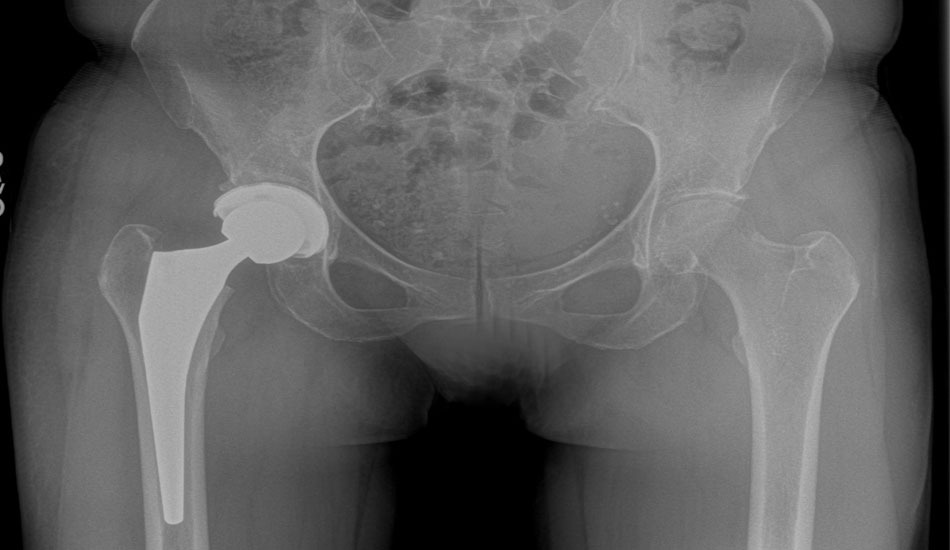
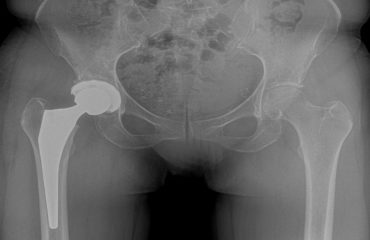
Η ακτινογραφία είναι η τεχνική, που χρησιμοποιεί ακτίνες (τις ακτίνες X), για να δούμε τα οστά στο εσωτερικό του σώματος. Δεν επιτρέπει όμως να δούμε το χόνδρο. Η σημαντική ελάττωση του «διαστήματος» ανάμεσα στην κεφαλή του μηριαίου και την κοιλότητα της λεκάνης στην οποία θηλυκώνει (κοτύλη), δείχνει ότι το πάχος του χόνδρου μεταξύ των οστών μειώνεται.
Με τις ακτινογραφίες διαπιστώνουμε σταδιακές παραμορφώσεις του οστού και την εμφάνιση μικρών προεξοχών (οστεόφυτα).
Ορισμένες φορές, χρειάζονται πιο εξειδικευμένες τεχνικές, όπως η αξονική και κυρίως η μαγνητική τομογραφία, που επιτρέπουν να αξιολογήσουμε καλύτερα την κατάσταση του χόνδρου και των μυών.
Οι διάφορες θεραπείες
Συντηρητικές Θεραπείες
Τα φάρμακα επιτρέπουν να περιορίσουμε τον πόνο και τον ερεθισμό (φλεγμονή) της άρθρωσης. Κάποια νέα φάρμακα (χονδροπροστατευτικά) προστατεύουν το χόνδρο και καθυστερούν την εξέλιξη της αρθρίτιδας. Για την καταπολέμηση της φλεγμονής, τη διατήρηση της ευκαμψίας της άρθρωσης και την ενδυνάμωση των μυών, σας συνιστάται φυσιοθεραπεία.
Η αποτελεσματικότητα των χονδροπροστατευτικών είναι μεγάλη στην αρχή της ασθένειας. Τα αποτελέσματά τους φαίνεται ότι μειώνονται στη συνέχεια. Φάρμακα και φυσιοθεραπεία ανακουφίζουν προσωρινά τον ασθενή, δεν εμποδίζουν όμως την εξέλιξη της αρθρίτιδας.
Πότε χρειάζεται επέμβαση;
Εφόσον τα αποτελέσματα της συντηρητικής θεραπείας δεν είναι ικανοποιητικά, ο γιατρός σάς προτείνει χειρουργική επέμβαση. Μετά από ένα συγκεκριμένο στάδιο πόνου και δυσκαμψίας, οι ενοχλήσεις σας επιβάλλουν την επέμβαση. Το στάδιο αυτό ποικίλλει ανάλογα με την κατάσταση του κάθε ασθενή. Η συζήτηση με το γιατρό σας, λαμβάνοντας υπόψη την ηλικία, την κατάσταση της υγείας σας, τον τρόπο ζωή σας, κ.α., θα σας βοηθήσει σε αυτή την απόφαση.
 Εναλλακτικές Θεραπείες
Εναλλακτικές Θεραπείες
Εάν η φθορά του χόνδρου είναι σχετικά περιορισμένη, ο χειρουργός μπορεί να αποφασίσει να διατηρήσει την άρθρωση. Στην περίπτωση αυτή μπορούν να προταθούν διάφορες βιολογικές θεραπείες. Μπορεί να γίνει έγχυση υαλουρονικού οξέος στην άρθρωση του ισχίου υπό ακτινοσκοπικό ή υπερηχογραφικό έλεγχο. Μπορεί επίσης να προταθούν μια σειρά εγχύσεων ενεργοποιημένων αιμοπεταλιακών παραγόντων (PRP’s) υπό υπερηχογραφικό συνήθως έλεγχο που εξασφαλίζει την επιτυχή έγχυση εντός της άρθρωσης. Η ενδοαρθρική έγχυση βλαστοκυττάρων (αρχέγονων μεσεγχυματικών κυττάρων) πού λαμβάνονται από τον λιπώδη ιστό ή από τον μυελό των οστών με παρακέντηση της λεκάνης μπορεί να καθυστερήσει την εξέλιξη σε περιπτώσεις μέσης βαρύτητας οστεοαρθρίτιδας ισχίου και ειδικότερα σε νεώτερους ασθενείς. Αντιθέτως, όταν διαπιστωθεί ολική καταστροφή των επιφανειών, ο χειρουργός αφαιρεί τις περιοχές που έχουν υποστεί βλάβη και προχωρεί στην αντικατάστασή τους με τεχνητά μέρη (πρόθεση), που εξασφαλίζουν την ανώδυνη λειτουργία της άρθρωσης. Αυτή η επέμβαση, που παρουσιάζεται σε αυτό το φυλλάδιο, ονομάζεται ολική αρθροπλαστική ισχίου.
Καμία από τις παραπάνω θεραπείες δεν είναι ιδανική. Η συντηρητική αντιμετώπιση, αν και καθυστερεί σημαντικά την αρθρίτιδα, δεν εμποδίζει την εξέλιξή της. Αρκετά χρόνια μετά μπορεί να χρειαστεί η τοποθέτηση πρόθεσης. Οι προθέσεις μπορεί να φθαρούν, να μειωθεί η σταθερότητά τους και να χρειαστεί η αντικατάστασή τους.
Ποιοι οι κίνδυνοι χωρίς θεραπεία;
Χωρίς θεραπεία, ο πόνος και η δυσκαμψία της άρθρωσης επιδεινώνονται. Οι δυσκολίες στις κινήσεις σας αυξάνονται και μπορεί να κάνουν ακόμα και αδύνατο το περπάτημα. Είναι ένα σοβαρό πρόβλημα, κυρίως για τους ηλικιωμένους, που χάνουν τη δυνατότητα να αυτοεξυπηρετούνται (αυτονομία). Η δυσλειτουργία της άρθρωσης του ισχίου έχει μερικές φορές επιπτώσεις και στη λειτουργία του άλλου ισχίου, του γόνατος, της πλάτης, κτλ. Εάν και άλλες αρθρώσεις υποστούν βλάβη, η κατάσταση περιπλέκεται (εξελικτική αρθρίτιδα). Σε κάθε περίπτωση, ο γιατρός σας είναι ο αρμόδιος να εκτιμήσει τους κινδύνους από την έλλειψη θεραπείας. Μη διστάσετε να μιλήσετε μαζί του
Η επέμβαση ολική αρθροπλαστική ισχίου που σας προτείνουν
Εισαγωγή
Ο χειρουργός προτείνει την αντικατάσταση των φθαρμένων περιοχών της άρθρωσής σας με τεχνητά μέρη (πρόθεση). Στην ιατρική γλώσσα, ονομάζεται αρθροπλαστική ισχίου.
Πριν την επέμβαση
Είναι λογικό ότι η καλή φυσική κατάσταση συμβάλλει στο επιτυχές αποτέλεσμα. Για αυτό, σας συνιστάται η απώλεια βάρους, αν χρειάζεται, και η διατήρηση της ευκαμψίας και της δύναμης των μυών και των αρθρώσεων με κατάλληλες ασκήσεις, κατόπιν ιατρικής συμβουλής. Εάν έχετε κυκλοφορικό πρόβλημα (κιρσούς), μπορεί να χρειαστεί επέμβαση για τη θεραπεία του πριν την τοποθέτηση πρόθεσης. Σε αντίθετη περίπτωση, υπάρχει ο κίνδυνος να φράξουν οι φλέβες (φλεβοθρόμβωση). Για να μειωθεί ο κίνδυνος εισαγωγής μικροβίων στην πρόθεση (λοίμωξη), πρέπει να αποκλειστεί η περίπτωση υπάρχουσας λοίμωξης (στο δέρμα, στα δόντια, κτλ.). Πριν την επέμβαση, επικοινωνείτε με τον αναισθησιολόγο, ο οποίος προτείνει την κατάλληλη μέθοδο αναισθησίας για εσάς και σας δίνει οδηγίες που πρέπει να ακολουθήσετε.
Η αναισθησία
Στη διάρκεια της επέμβασης, είτε είστε τελείως «κοιμισμένος» (γενική αναισθησία), είτε αναισθητοποιείται το κάτω μέρος του σώματος με ένεση στην πλάτη σας (επισκληρίδιος ή ραχιαία αναισθησία). Η πιο σύγχρονη επιλογή είναι η ραχιαία αναισθησία (light spinal) γιατί διάφορες μελέτες καταδεικνύουν μικρότερο ποσοστό επιπλοκών σε σχέση με την γενική αναισθησία αλλά και ταχύτερη και καλύτερη μετεγχειρητική κινητοποίηση των ασθενών. Τα τελευταία χρόνια η ανάπτυξη πρωτοκόλλων ταχείας κινητοποίησης (fast track protocols) βοηθά πολύ στην πολύ γρήγορη ανάνηψη όσο και αποκατάσταση του ασθενούς.
Η προετοιμασία
Η επέμβαση πραγματοποιείται σε χώρο (χειρουργείο), που υπόκειται σε αυστηρούς κανόνες υγιεινής και ασφάλειας. Οι κανόνες υγιεινής είναι πολύ σημαντικοί στις επεμβάσεις οστών, για αυτό η ιατρική ομάδα παίρνει ιδιαίτερες προφυλάξεις. Συνήθως, τοποθετείστε ξαπλωμένος ανάσκελα ή σε πλάγια θέση. Η θέση, ωστόσο, μπορεί να διαφέρει ανάλογα με την τεχνική που εφαρμόζει ο χειρουργός σας. Υπάρχουν διάφορες τεχνικές από τις οποίες ο χειρουργός σας καλείται να επιλέξει ανάλογα με την περίπτωσή σας και τις πρακτικές που εφαρμόζει. Στη διάρκεια της επέμβασης, ο χειρουργός πρέπει να προσαρμοστεί και πιθανώς να πραγματοποιήσει επιπλέον ενέργειες, που επιμηκύνουν την επέμβαση χωρίς, ωστόσο, να γίνεται πιο δύσκολη ή επικίνδυνη.
Σχόλια
Η ολική αρθροπλαστική ισχίου αποτελεί την επέμβαση του αιώνα μιας και έχει δώσει εξαιρετικές λύσεις σε περιπτώσεις ασθενών με πολύ σημαντικά κινητικά προβλήματα λόγω οστεοαρθρίτιδας. Εμπεριέχει, ωστόσο, κάποιους κινδύνους που πρέπει να λάβετε υπόψη σας, πριν αποφασίσετε να υποβληθείτε σε επέμβαση. Οι συνεχείς έρευνες εξελίσσουν τις τεχνικές (νέα υλικά, νέα συστήματα στερέωσης, κτλ.) και προσφέρουν συνεχώς αυξανόμενες εγγυήσεις για ένα ασφαλές αποτέλεσμα.
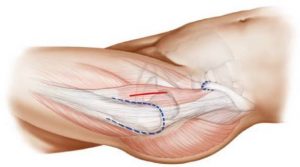 Η επέμβαση
Η επέμβαση
Η σημαντικότερη εξέλιξη στην χειρουργική του ισχίου τα τελευταία χρόνια είναι οι πρόσθιες προσπελάσεις ελάχιστης επεμβατικότητας (AMIS, ASI, ALMIS). Με την χρήση των τεχνικών αυτών και ιδιαίτερα με την τεχνική ALMIS σε ύπτια θέση δεν υπάρχει τραυματισμός ευγενών στοιχείων (αγγείων ή νεύρων) ή τραυματισμός μυών και τενόντων όπως στις παραδοσιακές οπίσθιες ή πλάγιες προσπελάσεις. Συνήθως, ο χειρουργός πραγματοποιεί μια τομή στην πρόσθια επιφάνεια του ισχίου. Το μέγεθος της τομής ποικίλλει ανάλογα με την τεχνική (περίπου 5-8 εκ.). Η άρθρωση βρίσκεται σε βάθος και ο χειρουργός χρειάζεται να έχει τέλεια οπτική επαφή, για να επέμβει. Μετά την τομή στο δέρμα, ο χειρουργός φθάνει στην άρθρωση του ισχίου χωρίς κανένα μυικό τραυματισμό χρησιμοποιώντας μεσοδιαστήματα μεταξύ συγκεκριμένων μυών. Στη συνέχεια, ανοίγει το σάκο (θύλακο), που περιβάλλει την άρθρωση. Η διαδικασία αυτή γίνεται με ιδιαίτερη ακρίβεια και περιορίζει στο ελάχιστο τον κίνδυνο βλαβών σε νεύρα, αιμοφόρα αγγεία ή μυς.
Η βασική επέμβαση
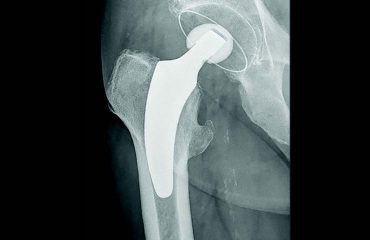
Ο χειρουργός «κόβει», βάσει προηγούμενων υπολογισμών, το ανώτερο τμήμα του μηριαίου (κεφαλή μηριαίου), που παρουσιάζει φθορά του χόνδρου και το αφαιρεί. Με ειδικές ράσπες δημιουργεί, στη συνέχεια, στο εσωτερικό του μηριαίου ένα τούνελ, για να τοποθετήσει το πρώτο τμήμα της πρόθεσης. Εάν η κοιλότητα στη λεκάνη (κοτύλη) παρουσιάζει σοβαρές βλάβες εξαιτίας της αρθρίτιδας, ο χειρουργός προετοιμάζει επίσης το οστό, αφαιρώντας το χόνδρο με ειδικές ράσπες διαφόρων μεγεθών. Το οστό πρέπει να προσαρμόζει απόλυτα στα μέρη της πρόθεσης. Για το λόγο αυτό, ο χειρουργός δοκιμάζει διάφορες προθέσεις. Διασφαλίζει τη συγκράτησή τους στο οστό, την κατεύθυνσή τους, μείωνει στο ελάχιστο τον κίνδυνο εξάρθρωσης, κτλ. Στη συνέχεια, τοποθετεί την τελική πρόθεση και προχωρεί στη στερέωσή της. Εάν αντικατασταθεί μόνο η κεφαλή του μηριαίου, η πρόθεση αποτελείται από ένα στέλεχος, το οποίο εισάγεται στο μηριαίο. Στο στέλεχος εφαρμόζει ένα τμήμα με σφαιρικό σχήμα (κεφαλή πρόθεσης).
Στην ιατρική γλώσσα, μιλάμε για πρόθεση μηριαίας κεφαλής.
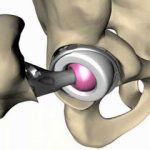 Όταν πρέπει να αντικατασταθούν όλα τα μέρη της άρθρωσης (ολική πρόθεση), ο χειρουργός προσθέτει ένα τμήμα σε σχήμα κούπας (το κυπέλλιο), που στερεώνεται στην κοτύλη. Η στερέωση γίνεται με ή χωρίς τη χρήση ειδικού τσιμέντου, χωρίς να επηρεάζεται το αποτέλεσμα. Η επιλογή της μεθόδου εξαρτάται από το είδος της πρόθεσης, την ποιότητα των οστών σας, την ηλικία σας, κτλ. Στη συνέχεια, ο χειρουργός ενώνει τα δύο μέρη της πρόθεσης και διασφαλίζει τη σταθερή συγκράτησή τους σε όλες τις θέσεις. Τέλος, τοποθετεί στη θέση τους όλα τα στοιχεία που περιβάλλουν την άρθρωση (θύλακος, μύες, κτλ.).
Όταν πρέπει να αντικατασταθούν όλα τα μέρη της άρθρωσης (ολική πρόθεση), ο χειρουργός προσθέτει ένα τμήμα σε σχήμα κούπας (το κυπέλλιο), που στερεώνεται στην κοτύλη. Η στερέωση γίνεται με ή χωρίς τη χρήση ειδικού τσιμέντου, χωρίς να επηρεάζεται το αποτέλεσμα. Η επιλογή της μεθόδου εξαρτάται από το είδος της πρόθεσης, την ποιότητα των οστών σας, την ηλικία σας, κτλ. Στη συνέχεια, ο χειρουργός ενώνει τα δύο μέρη της πρόθεσης και διασφαλίζει τη σταθερή συγκράτησή τους σε όλες τις θέσεις. Τέλος, τοποθετεί στη θέση τους όλα τα στοιχεία που περιβάλλουν την άρθρωση (θύλακος, μύες, κτλ.).
Η αρθροπλαστική ισχίου με την προσπέλαση ALMIS και την τοποθέτηση του ασθενούς σε ύπτια θέση όσο και η μη χρήση ειδικών τραπεζιών έλξης που χρησιμοποιούνται σε άλλες πρόσθιες προσπελάσεις (AMIS) διευκολύνει πολύ την χρήση του ρομποτικού συστήματος ΜΑΚΟ. Το ρομποτικό σύστημα ΜΑΚΟ μέχρι σήμερα στην Ελλάδα χρησιμοποιείτε μόνο με την κλασσική οπίσθια προσπέλαση ή διάφορες τροποποιήσεις της.
Ο συνδυασμός πρόσθιας προσπέλασης ελάχιστης επεμβατικότητας με την ρομποτική τεχνολογία ΜΑΚΟ εφαρμόστηκε για πρώτη φορά στην Ελλάδα από την χειρουργική μας ομάδα και χρησιμοποιείται μόνο σε πολύ εξειδικευμένα κέντρα της Ευρώπης και της Αμερικής. Θεωρείται σήμερα η πιο σύγχρονη πρόταση στην αρθροπλαστική του ισχίου! Συνδυάζουμε τα οφέλη των δύο επαναστατικών αλλαγών στην χειρουργική του ισχίου την τελευταία δεκαετία, της πρόσθιας προσπέλασης ελάχιστης επεμβατικότητας ALMIS και του πιο αξιόπιστου ρομποτικού συστήματος στον κόσμο MAKO, STRYKER! Με αυτό τον τρόπο επιτυγχάνουμε την ταχύτατη αποκατάσταση των ασθενών μας με μονοήμερη νοσηλεία του ασθενούς (fast track protocols – outpatient surgery). Συμβαδίζουμε με τα καλύτερα κέντρα του κόσμου προσφέροντας τις πιο αξιόπιστες διεθνώς λύσεις για τους ασθενείς μας!
Δείτε την χειρουργική τεχνική της αρθροπλαστικής ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ:
Δείτε μαρτυρίες ασθενών που έχουν υποβληθεί σε αρθροπλαστική ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ:
-
Αρθροπλαστική ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ στο Νοσοκομείο ΥΓΕΙΑ
-
Αρθροπλαστική ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ. Χειρουργική τεχνική
-
FAST TRACK ANTERIOR (ALMIS) HIP ARTHROPLASTY WITH MAKO ROBOTIC SYSTEM
-

Ρομποτική (ΜΑΚΟ) αρθροπλαστική ισχίου ALMIS ταχείας κινητοποίησης (Fast Track)
-

Ρομποτική (ΜΑΚΟ) αρθροπλαστική ισχίου ALMIS ταχείας κινητοποίησης - 20 ημέρες μετεγχειρητικά
-

Ρομποτική (ΜΑΚΟ) αρθροπλαστική ισχίου ALMIS ταχείας κινητοποίησης (Fast Track)
-

Ρομποτική αρθροπλαστική ισχίου (MAKO - ALMIS) ταχείας κινητοποίησης (fast track) - Νοσοκομείο ΥΓΕΙΑ
-

Ρομποτική αρθροπλαστική γόνατος και ισχίου ταχείας κινητοποίησης (fast track) με μονοήμερη νοσηλεία!
-

Ρομποτική αρθροπλαστική γόνατος και ισχίου ταχείας κινητοποίησης (fast track) με μονοήμερη νοσηλεία!
-

Ρομποτική ΜΑΚΟ αρθροπλαστική ΔΕ ισχίου ταχείας κινητοποίησης (fast track) με νοσηλεία 24 ωρών!
-

Ορθοπαιδικό κανάλι YouTube - Ρομποτική αρθροπλαστική γόνατος και ισχίου - Mαρτυρίες ασθενών!
Χρειάζεται μετάγγιση;
Είναι φυσιολογικό να υπάρχει μια μικρή αιμορραγία κατά τη διάρκεια της επέμβασης. Η απώλεια αίματος μπορεί να αναπληρωθεί:
- είτε με χορήγηση αίματος από άλλο άτομο (μετάγγιση),
- είτε με το αίμα σας, που λαμβάνεται πριν την επέμβαση και σας χορηγείται μετά, για να αναπληρώσει την απώλεια (αυτόλογη μετάγγιση),
- είτε συλλέγοντας το αίμα, που χάνεται κατά τη διάρκεια της επέμβασης και σας χορηγείται εκ νέου μετά από διαδικασία καθαρισμού του (σύστημα αυτομετάγγισης).
Με την χρήση των νεώτερων τεχνικών ελάχιστης επεμβατικότητας (ALMIS) η αιμορραγία στο χειρουργείο περιορίζεται σε μεγάλο βαθμό και πρακτικά σπάνια χρειάζεται μετάγγιση. Πολύ σημαντική βοήθεια προσφέρουν επίσης διάφορες νέες φαρμακευτικές ουσίες (τρανσαμίνη) οι οποίες χορηγούνται τόσο πρίν, κατά την διάρκεια ή και μετά το χειρουργείο με τελικό αποτέλεσμα τον πολύ σημαντικό περιορισμό της διεγχειρητικής απώλειας αίματος περιορίζοντας τις μεταγγίσεις στο ελάχιστο δυνατό.
Συνδυαστικές επεμβάσεις
Ο χειρουργός σας μπορεί να προβεί σε επιπλέον ενέργειες για τη βελτίωση της λειτουργίας της πρόθεσης και την ελαχιστοποίηση του κινδύνου εξάρθρωσης (εξάρθρημα).
Συρραφή τομής
Τα τελευταία χρόνια με την χρήση των τεχνικών ελάχιστης επεμβατικότητας (ALMIS) δεν χρησιμοποιούνται παροχετεύσεις. Για τη συρραφή της τομής, ο γιατρός σας χρησιμοποιεί ράμματα ή κάποιο άλλο σύστημα συρραφής, που είναι σταθερό ή απορροφάται σταδιακά από τον οργανισμό (απορροφήσιμο υλικό). Υπάρχει και η δυνατότητα πλαστικής ενδοδερμικής ραφής με πλεονέκτημα την μη αφαίρεση ραμμάτων γιατί απορροφούνται μόνα τους. Η τελική μορφή της ουλής εξαρτάται από την κατάσταση του δέρματός σας, τις δυνάμεις που υφίσταται, ή ακόμα από την έκθεσή σας στον ήλιο, που πρέπει να αποφεύγεται μετά την επέμβαση.
Η διάρκεια της επέμβασης
Η διάρκεια της επέμβασης ποικίλλει χωρίς να σημαίνει ότι η εξέλιξή της παρουσιάζει κάποιο πρόβλημα, καθώς εξαρτάται από διάφορους παράγοντες (τη μέθοδο, τον αριθμό των συνδυαστικών ενεργειών, κτλ). Συνήθως, διαρκεί από 1 έως 2 ώρες. Πρέπει, επίσης, να υπολογίσετε το χρόνο προετοιμασίας, ανάνηψης, κτλ.
Τις επόμενες μέρες
Πόνος
Κάθε οργανισμός αντιλαμβάνεται διαφορετικά τον πόνο. Ωστόσο, ελέγχεται με την κατάλληλη αγωγή. Είναι πιθανό τις πρώτες φορές που θα σηκωθείτε και θα ξεκινήσετε να περπατάτε, να πονάτε, λόγω της διάνοιξης της άρθρωσης. Εάν, ωστόσο, ο πόνος είναι έντονος, μη διστάσετε να μιλήσετε με τους θεράποντες ιατρούς σας. Πάντα υπάρχει λύση.
Λειτουργία
Το πρόβλημα της αρθρίτιδας αντιμετωπίστηκε. Η κεφαλή της πρόθεσης θηλυκώνει στην κοτύλη (στην περίπτωση της πρόθεσης μηριαίας κεφαλής) ή στο κυπέλλιο (στην ολική πρόθεση), και λειτουργεί όπως η φυσιολογική άρθρωση.
Αυτονομία
Συνήθως, μπορείτε από την επόμενη μέρα να σηκωθείτε από το κρεβάτι, πρέπει όμως να παραμείνετε καθιστός αν υπάρχει πρόβλημα ορθοστατικής υπότασης. Μπορείτε άμεσα να ξεκινήσετε να περπατάτε, συνήθως με τη βοήθεια βακτηριών ή περιπατητήρα τύπου Π. Η χρήση περιπατητήρα συστήνεται για να προσφέρει στον ασθενή το αίσθημα της ασφάλειας κατά την μετεγχειρητική βάδιση. Ο ασθενής ενθαρρύνεται από την πρώτη ημέρα να περπατήσει αυτόνομα χωρίς Π κάτι που τον βοηθά πολύ ψυχολογικά στην πολύ γρήγορη ανάκτηση της φυσιολογικής κινητικότητάς του. Η χρήση σύγχρονων πρωτοκόλλων ταχείας κινητοποίησης (fast track) μας δίνει την δυνατότητα της ταχείας κινητοποίησης με μονοήμερη νοσηλεία σε ποσοστό 80% περίπου των ασθενών μας.
Δείτε στο κανάλι μας στο youtube ασθενείς σε διάφορα στάδια μετεγχειρητικής αποκατάστασης:
-

Αρθροπλαστική ισχίου ελάχιστης επεμβατικότητας (ALMIS) & ταχείας κινητοποίησης (fast track)!
-

Ολική Αρθροπλαστική Ισχίου ALMIS - 24 ώρες μετά - Δρ. Ν. Ροϊδης
-

Αμεση αποκατάσταση μετά από Ολική Αρθροπλαστική Ισχίου ALMIS - Δρ. Ν. ΡοΪδης
-

Ολική Αρθροπλαστική Ισχίου ALMIS - 1 εβδομάδα μετά - Δρ. Ν. Ροϊδης
-

Αμφοτερόπλευρη Αρθροπλαστική Ισχίου ελάχιστης επεμβατικότητας - ALMIS - Δρ. Ν. Ροΐδης
-

Ολική Αρθροπλαστική Ισχίου ALMIS - 1 χρόνο μετά - Δρ. Ν. Ροϊδης
-

Ποιότητα βάδισης 20 ημερών - ALMIS - Mini Hip - Δρ. Ν. Ροΐδης
-

Ολική αρθροπλαστική ισχίου ALMIS - Mini Hip - Δρ. Ν. Ροΐδης
-

Anterolateral MIS (ALMIS) Total Hip Arthroplasty - Dr. N. Roidis
-

Ολική αρθροπλαστική ισχίου ελάχιστης επεμβατικότητας ALMIS - Δρ. Ν. Ροϊδης
-

Ολική αρθροπλαστική ισχίου ελάχιστης επεμβατικότητας ALMIS - Δρ. Ν. Ροϊδης
-

Aμφοτερόπλευρη αρθροπλαστική ισχίου ελάχιστης επεμβατικότητας ALMIS - Δρ. Ν. Ροΐδης
-

Αρθροπλαστική ισχίου ελάχιστης επεμβατικότητας & ταχείας ανάρρωσης - Δρ. Ν. Ροϊδης
-

Ολική αρθροπλαστική ισχίου ελάχιστης επεμβατικότητας ALMIS σε ύπτια θέση - Δρ. Ν. Ροΐδης
-

Ολική Αρθροπλαστική Ισχίου ALMIS - 2.5 μήνες μετά - Δρ. Ν. Ροϊδης
-

Ολική αρθροπλαστική ισχίου ALMIS supine - Ταχεία κινητοποίηση, μονοήμερη νοσηλεία - Δρ. Ν. Ροΐδης
-

Ρομποτική αρθροπλαστική γόνατος (KneeAlign2) - 20 ημέρες μετά - Δρ. Ροίδης Νικόλαος
-
Private video
Βασική φροντίδα
Σας χορηγούνται παυσίπονα για τον πόνο και θεραπεία, για να γίνει το αίμα πιο λεπτόρρευστο, γεγονός που εμποδίζει το σχηματισμό πηκτών συσσωρευμάτων αίματος (θρόμβοι) στις φλέβες του ποδιού (φλεβοθρόμβωση). Χρησιμοποιείτε επίσης ειδικούς επιδέσμους ή κάλτσες που βοηθούν την κυκλοφορία του αίματος (φλεβική στάση). Υποβάλλεστε σε τακτικές εξετάσεις αίματος. Τα ράμματα αφαιρούνται μετά από είκοσι μέρες περίπου. Οι ασκήσεις αποκατάστασης των κινήσεων της άθρωσής σας (φυσιοθεραπεία), αρχίζουν συνήθως, την επόμενη μέρα της επέμβασης και συνήθως χρειάζονται για τον πρώτο μετεγχειρητικό μήνα.
Επιστροφή στο σπίτι & ανάρρωση
Εξαρτάται από το νοσοκομείο στο οποίο νοσηλεύεστε και κυρίως από την περίπτωσή σας και την κατάσταση της υγείας σας. Αν χρησιμοποιηθούν οι σύγχρονες τεχνικές ελάχιστης επεμβατικότητας (ALMIS) σε συνδυασμό με πρωτόκολλα ταχείας κινητοποίησης (fast track) παραμένετε στο νοσοκομείο για 24 ώρες και επιστρέφετε σπίτι την επόμενη ημέρα. Σύγχρονα η αρθροπλαστική ισχίου μπορεί να γίνει και ως εξωτερικός ασθενής (outpatient arthroplasty) και να επιστρέψετε στο σπίτι σε λιγότερο από 24 ώρες, την ίδια ημέρα της επέμβασης. Αυτό όμως είναι δυνατό όταν πληρούνται ορισμένες προυποθέσεις και δεν υπάρχουν σημαντικοί επιβαρρυντικοί παράγοντες στην υγεία του ασθενούς.
Παρακολούθηση
Πρέπει να ακολουθείτε αυστηρά τις οδηγίες του γιατρού σας. Είναι σημαντικό να είστε συνεπής στις μετεγχειρητικές σας επισκέψεις και να υποβληθείτε σε εξετάσεις ελέγχου (π.χ.ακτινογραφίες) αν αυτό κριθεί αναγκαίο. Ο χειρουργός με αυτό τον τρόπο, παρακολουθεί την εξέλιξη του ισχίου και προσαρμόζει ανάλογα τη φυσιοθεραπεία. Συνήθως, επισκέπτεστε το γιατρό σας μετά από 20 ημέρες για αφαίρεση των ραμμάτων, μετά από τρεις μήνες, στη συνέχεια μετά από έξι μήνες, ένα χρόνο και συχνά μετά από αρκετά χρόνια (τρία, πέντε, επτά χρόνια), για τον έλεγχο της σταθερότητας της πρόθεσης στο οστό
 Το αποτέλεσμα
Το αποτέλεσμα
Πόνος
Ο πόνος, που συνδέεται με την αρθρίτιδα υποχωρεί αμέσως μετά την επέμβαση. Εάν, ωστόσο, χρειαστεί να καταπονήσετε την άρθρωσή σας τις εβδομάδες που ακολουθούν την επέμβαση, η χορήγηση παυσίπονων μπορεί να είναι χρήσιμη. Η ουλή της τομής, οι μύες και οι τένοντες μπορεί να προκαλούν ελαφρύ πόνο για μερικούς μήνες (μετεγχειρητικό άλγος).
Λειτουργία
Η αντικατάσταση των επώδυνων, λόγω τριβής, περιοχών επιτρέπει τη λειτουργία της άρθρωσης χωρίς προβλήματα. Μπορείτε πάλι γρήγορα να περπατήσετε. Το αποτέλεσμα της επέμβασης είναι συχνά εντυπωσιακό. Στην καλύτερη περίπτωση, ξεχνάτε ότι έχει τοποθετηθεί πρόθεση! Πρέπει, ώστοσο, να αποφεύγετε συγκεκριμένες κινήσεις, που ελλοχεύουν τον κίνδυνο εξάρθρωσης (εξάρθρημα).
Αυτονομία
Συνιστάται ένα διάστημα ανάπαυσης (ανάρρωση) περίπου 20 ημερών. Μπορείτε γρήγορα να επανέλθετε στις καθημερινές σας δραστηριότητες, χωρίς έντονες κινήσεις (συνήθως, μετά από δέκα μέρες περίπου). Οι μετακινήσεις σας πρέπει να γίνονται με ιδιαίτερη προσοχή, ιδίως όταν ανεβαίνετε ή κατεβαίνετε σκάλες. Ίσως χρειαστεί να προσαρμόσετε τις συνθήκες στο σπίτι σας (προσοχή στα χαλιά, τοποθέτηση λαβών στο μπάνιο, κτλ.). Η επιστροφή στις επαγγελματικές σας δραστηριότητες πραγματοποιείται μετά από ένα μήνα μετά την επέμβαση, μόλις το ισχίο σας είναι σταθερό και δεν προκαλεί πόνο. Εξαρτάται, ωστόσο, από το επάγγελμά σας. Σε ορισμένες περιπτώσεις, χρειάζεται να προσαρμόσετε ανάλογα τις επαγγελματικές σας δραστηριότητες. Προφυλάξτε το ισχίο σας.
Προσαρμόστε τις δραστηριότητές σας, αποφύγετε τα βίαια αθλήματα και τις επίπονες εργασίες, για να επωφεληθείτε για μεγαλύτερο χρονικό διάστημα από τα οφέλη της επέμβασης. Μη διστάσετε να ρωτήσετε το χειρουργό σας για οποιαδήποτε απορία έχετε σχετικά με τους κινδύνους που κρύβει κάθε δραστηριότητα.
Βασική φροντίδα
Η θεραπεία για την αποφυγή σχηματισμού θρόμβων στις φλέβες (αντιπηκτική αγωγή) διαρκεί ένα μήνα. Ο χειρουργός σας κρίνει πότε η θεραπεία δεν είναι πια απαραίτητη. Η φυσιοθεραπεία με την καθοδήγηση ενός ειδικού (κινησιοθεραπευτής) κρίνεται χρήσιμη μέχρι το αποτέλεσμα να είναι ικανοποιητικό. Η οργάνωση της φυσιοθεραπείας (σε κέντρο φυσιοθεραπείας, κατ’οίκον, κτλ) ποικίλλει ανάλογα με την περίπτωσή σας, τον τύπο της πρόθεσης και την τακτική που ακολουθεί ο χειρουργός σας.
Οι πιθανοί κίνδυνοι
Η ιατρική ομάδα παίρνει όλες τις απαραίτητες προφυλάξεις, για να περιορίσει τις επιπλοκές, όμως προβλήματα μπορεί πάντα να παρουσιαστούν. Αναφέρουμε εδώ μόνο τις πιο συνηθισμένες ή τις πιο σοβαρές ανάμεσα σε αυτές που μπορεί να παρουσιάσει αυτή η επέμβαση. Για τους συνήθεις κινδύνους κάθε επέμβασης, αναζητήστε το φυλλάδιο «οι κίνδυνοι μιας χειρουργικής επέμβασης». Οι κίνδυνοι που συνδέονται με την αναισθησία αναφέρονται στο αντίστοιχο έντυπο.
Τι πρέπει να γνωρίζω κατά τη διάρκεια της επέμβασης;
Αιμοφόρα αγγεία και νεύρα, που βρίσκονται κοντά στην άρθρωση, μπορεί να τραυματιστούν στη διάρκεια της επέμβασης (κυρίως αν υπάρχει κάποια ιδιαίτερη ευαισθησία) με αποτέλεσμα:
- σημαντική απώλεια αίματος (αιμορραγία), ή σχηματισμός θυλάκων αίματος (αιμάτωμα),
- κίνδυνος παράλυσης ή απώλειας αισθητικότητας σε ορισμένα σημεία του ποδιού, εάν δεν αποκατασταθεί ο τραυματισμός των νεύρων.
Ευτυχώς, αυτή η περίπτωση είναι εξαιρετικά σπάνια και ο χειρουργός σας γνωρίζει καλά τεχνικές για την αποκατάστασή σας. Κατά την προετοιμασία της κοιλότητας της λεκάνης (κοτύλη), στην οποία θηλυκώνει η κεφαλή του μηριαίου, μπορεί να προκληθεί τραυματισμός στα γειτονικά αιμοφόρα αγγεία. Είναι σπάνιο, όμως σε αυτή την περίπτωση, πρέπει να πραγματοποιηθεί τομή στο ύψος της κοιλιάς, για να γίνει η συρραφή τους. Αν χρειαστεί να σας χορηγήσουν αίμα (μετάγγιση), υπάρχει πάντα ο φόβος μετάδοσης κάποιων ασθενειών (AIDS, Ηπατίτιδα).
Μην ανησυχείτε, καθώς τα όλα προϊόντα που χρησιμοποιούνται, υπόκεινται σε αυστηρούς ελέγχους για την αποφυγή αυτού του κινδύνου.
Η κοτύλη και το μηριαίο μπορεί να σπάσουν (κάταγμα). Χρειάζεται, λοιπόν, η αποκατάστασή τους.
Εάν τα οστά σας είναι ιδιαίτερα εύθραυστα, εάν υποφέρετε από οστεοπόρωση (ασθένεια των οστών), ή αν είστε ηλικιωμένος, υπάρχει, θεωρητικά, αυξημένος κίνδυνος κατάγματος κατά τη διάρκεια ή μετά την επέμβαση. Ο χειρουργός σας, ωστόσο, προσαρμόζει την τεχνική του ανάλογα με την κατάσταση των οστών σας, για να περιορίσει αυτό τον κίνδυνο.
Τι πρέπει να γνωρίζω μετά την επέμβαση; Ποιες οι κατάλληλες ασκήσεις στην ολική αρθροπλαστική ισχίου;
Η μόλυνση της εγχειρισμένης ζώνης από μικρόβια (λοίμωξη) είναι εξαιρετικά σπάνια (1-2%), είναι όμως σοβαρή επιπλοκή και μερικές φορές απαιτεί την αφαίρεση της πρόθεσης. Σε ορισμένες περιπτώσεις, η αντικατάσταση της πρόθεσης είναι αδύνατη. Η λοίμωξη μπορεί να προκαλέσει δυσκαμψία της άρθρωσης, ή να φτάσει στο οστό και να γίνει μόνιμη (χρόνια λοίμωξη). Ευτυχώς, η περίπτωση αυτή είναι εξαιρετικά σπάνια. Για να αποφύγουμε αυτό τον κίνδυνο, δεν πρέπει να είστε άρρωστος (φορέας μικροβίων) πριν, κατά τη διάρκεια ή μετά την επέμβαση, διότι τα μικρόβια, συνήθως, καταλήγουν να προσβάλλουν την πρόθεση, ακόμα και αρκετά χρόνια μετά. Ένα μικρό πρόβλημα στο δόντι, μια μόλυνση του δέρματος, κτλ., μπορεί να κρύβουν σημαντικό κίνδυνο. Για το λόγο αυτό, κρίνεται απαραίτητη μια προληπτική αντιβιοτική θεραπεία μερικών ημερών. Συμβουλευτείτε το γιατρό σας για οποιαδήποτε απορία ή αμφιβολία έχετε.
Ο κίνδυνος δημιουργίας μικρών κομματιών πηκτού αίματος (θρόμβοι) στις φλέβες του ποδιού (θρομβοφλεβίτιδα) ή των πνευμόνων (πνευμονική εμβολή) είναι σημαντικός. Για το λόγο αυτό, ο γιατρός σας παίρνει, συνήθως, τις απαραίτητες προφυλάξεις (θεραπεία, για να γίνει το αίμα πιο λεπτόρρευστο, ειδικές κάλτσες κτλ.).
Ορισμένα άτομα έχουν κακό κυκλοφορικό σύστημα, που αυξάνει αυτόν τον κίνδυνο. Τα ράμματα σε περιοχές που έχουν συρραφεί στους μυς, τους τένοντες ή σε άλλο στοιχείο, που επενέβη ο χειρουργός, μπορεί να σπάσουν. Εάν τα υλικά που τοποθετήθηκαν, μετακινηθούν μετά την επέμβαση, μπορεί να τραυματίσουν αιμοφόρα αγγεία, νεύρα, ή άλλο στοιχείο της άρθρωσης. Μπορεί τα δύο σκέλη να είναι άνισα μετά την επέμβαση. Ο χειρουργός προσπαθεί με ανάλογους χειρισμούς να αποτρέψει αυτό το πρόβλημα, όμως δεν είναι πάντα εφικτό. Σε ορισμένες περιπτώσεις (π.χ. όταν η δομή της λεκάνης είναι ασυνήθιστη ή οι μύες που περιβάλλουν την πρόθεση έχουν χαλαρώσει και ανεπαρκούν), αυτή η διαφορά ανάμεσα στα σκέλη είναι απαραίτητη. Μερικές φορές, δημιουργείται στην άρθρωση νέο οστό (οστεοποιήσεις), γεγονός που περιορίζει τις κινήσεις του ισχίου. Κυρίως τους πρώτους μήνες, τα δύο μέρη της πρόθεσης μπορεί να υποστούν εξάρθρωση (εξάρθρημα). Για το λόγο αυτό, ο ασθενής μαθαίνει να αποφεύγει συγκεκριμένες κινήσεις.
Η πρόθεση μπορεί να σπάσει, τραυματίζοντας ή όχι το οστό. Η περίπτωση αυτή, ωστόσο, είναι εξαιρετικά σπάνια. Με το πέρασμα του χρόνου και ανεξάρτητα από τον τρόπο στερέωσής της, η πρόθεση μπορεί να χάσει τη σταθερότητά της στο οστό (χαλάρωση). Προκαλούνται έτσι νέοι πόνοι και δυσκολίες στις κινήσεις σας. Μερικές φορές, χρειάζεται η αντικατάσταση των υλικών της πρόθεσης. Μερικές από τις επιπλοκές αυτές απαιτούν συμπληρωματικές ενέργειες ή μια νέα επέμβαση. Μην ανησυχείτε. Ο χειρουργός σας γνωρίζει καλά αυτά τα προβλήματα και ενεργεί ανάλογα ώστε να τα αποτρέψει. Ανάλογα με την κατάσταση της υγείας σας, είστε λίγο ή πολύ εκτεθειμένος σε κάποιους από αυτούς τους κινδύνους.
Ο ιατρός θα σας δώσει τις κατάλληλες ασκήσεις που πρέπει να ακολουθήσετε ανάλογα με την περίπτωση.
Σε περίπτωση προβλήματος
Αν διαπιστώσετε οτιδήποτε μη φυσιολογικό μετά την επέμβαση (πόνος, αποχρωματισμός του δέρματος, περίεργα ενοχλήματα, κτλ), μη διστάσετε να μιλήσετε με το χειρουργό σας, ακόμα και αν η ενόχληση σας φαίνεται ασήμαντη. Είναι ο αρμόδιος να σας βοηθήσει, καθώς γνωρίζει ακριβώς την περίπτωσή σας. Εάν τραυματιστείτε (πτώση, ατύχημα, εξάρθρημα, κτλ) και μεταφερθείτε στα επείγοντα, ενημερώστε την ιατρική ομάδα ότι έχετε υποβληθεί σε αρθροπλαστική ισχίου. Ίσως χρειαστεί να υποβληθείτε σε ακτινογραφία για τον έλεγχο του ισχίου. Το ιδανικό είναι να σας εξετάσει το συντομότερο δυνατό ο χειρουργός σας, καθώς είναι ο αρμόδιος να εκτιμήσει τα αποτελέσματα της ακτινογραφίας.
Οι ασθενείς αισθάνονται ότι αλλάζει η ζωή τους, καθώς επανέρχονται γρήγορα σε δραστηριότητες, τις οποίες ο πόνος και η αρθρίτιδα τους είχαν στερήσει.
Για να μάθετε περισσότερες πληροφορίες για την τιμή και το κόστος της επέμβασης, παρακαλώ επικοινωνήστε μαζί μας.