Γράφει ο Ορθοπαιδικός Χειρουργός Δρ. Ροΐδης Θ. Νικόλαος
Τι είναι η άρθρωση του γόνατος;
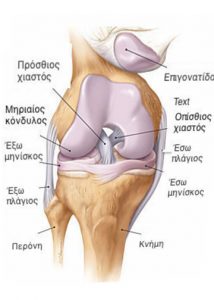
Η άρθρωση του γόνατος μας επιτρέπει να λυγίζουμε και να τεντώνουμε το γόνατο όταν περπατάμε. Κατά τις κινήσεις αυτές, η κνήμη περιστρέφεται χωρίς να το συνειδητοποιούμε (αυτές οι κινήσεις ονομάζονται περιστροφικές). Αυτή η άρθρωση στηρίζει το βάρος του σώματος και πρέπει να είναι σταθερή για να μην προκαλείται πτώση. Το γόνατο ενώνει το μηρό με την κνήμη. Το μηριαίο είναι το οστό του μηρού. Η κνήμη είναι το οστό που βρίσκεται κάτω από το γόνατο, στο μπροστινό μέρος του σκέλους, ενώ η περόνη βρίσκεται προς τα έξω και προς τα πίσω. Αυτή η άρθρωση δέχεται δυνατές πιέσεις, ιδιαίτερα κατά την άσκηση ενός αθλήματος, όπου το γόνατο περιστρέφεται (πχ. ποδόσφαιρο), σε δραστηριότητες που απαιτούν ιδιαίτερα λυγισμένο το γόνατο ή σε επίπονες εργασίες.
Από τι αποτελείται;
Η άρθρωση του γόνατος αποτελείται από το κατώτερο τμήμα του μηριαίου οστού (μηριαίος κόνδυλος) και το ανώτερο τμήμα της κνήμης (κνημιαία γλήνη). Η επιγονατίδα αποτελεί το τρίτο οστό της άρθρωσης του γόνατος. Συγκρατείται από τον ισχυρό μυ του μηρού (τετρακέφαλο μυ) και βρίσκεται στο εμπρός τμήμα του γόνατος. Στην άρθρωση βρίσκεται επίσης μια μαλακή επιφάνεια (ο χόνδρος), που καλύπτει τα οστά και τους επιτρέπει να γλιστρούν μεταξύ τους. Τμήμα της επιγονατίδας με το χόνδρο γλιστρά μπροστά από το κατώτερο άκρο του μηριαίου οστού όταν το γόνατο λυγίζει ή τεντώνεται. Ο τετρακέφαλος μυς και η επιγονατίδα επιτρέπουν να εκτείνεται πλήρως η κνήμη. Ο ρόλος τους είναι σημαντικός στο περπάτημα. Οι πιέσεις που ασκούνται στο χόνδρο της επιγονατίδας είναι σημαντικές, κυρίως όταν καθόμαστε στις πτέρνες, ανεβαίνουμε ή κατεβαίνουμε σκάλες, σε ορισμένα αθλήματα, κτλ.
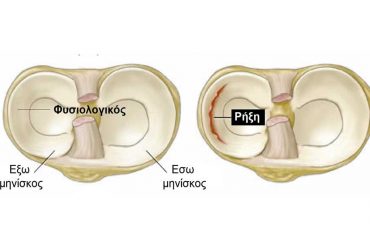
Οι μηνίσκοι είναι μικρά μαξιλαράκια με ημισεληνοειδές σχήμα, που βελτιώνουν την επαφή του χόνδρου του μηριαίου οστού με την κνήμη και συμβάλλουν στην απορρόφηση των κραδασμών. Βρίσκονται στην εσωτερική και εξωτερική πλευρά του γόνατος (έσω και έξω μηνίσκος αντίστοιχα). Μια μεμβράνη καλύπτει το εσωτερικό της άρθρωσης (αρθρικός υμένας). Αυτή η μεμβράνη εκκρίνει ένα υγρό (το αρθρικό υγρό), που διευκολύνει την κίνηση (λιπαντικό), όπως το λάδι στα γρανάζια μιας μηχανής. Ένας σάκος (αρθρικός θύλακος) περιβάλλει τις περιοχές ολίσθησης και συγκρατεί το αρθρικό υγρό. Γύρω από το σάκο βρίσκονται οι σύνδεσμοι, ένα είδος ελαστικής κορδέλας, των οποίων ο ρόλος είναι να συγκρατούν στη θέση τους τα δυο μέρη της άρθρωσης. Δυνατοί μύες κινούν την άρθρωση (για το περπάτημα, τα αθλήματα, κτλ.) και βοηθούν στη συγκράτησή της. Οι μύες συνδέονται με τα οστά μέσω των τενόντων. Οι διάφοροι μύες του γόνατος πρέπει να συνεργάζονται τέλεια για τη σωστή λειτουργία της άρθρωσης.
Γιατί χρειάζεται θεραπεία;
Ποιο είναι το πρόβλημα;
Ο αρθρικός χόνδρος του γόνατος έχει υποστεί σημαντικές φθορές. Στην ιατρική γλώσσα, μιλάμε για αρθρίτιδα γόνατος. Ο χόνδρος, κανονικά, επιτρέπει στις επιφάνειες της άρθρωσης να γλιστρούν μεταξύ τους. Η φθορά, συνήθως, ξεκινά σε ένα μικρό σημείο της άρθρωσης και εξαπλώνεται σταδιακά, μερικές φορές πολύ αργά, ενώ άλλες σε διάστημα μερικών μόνο μηνών. Εξαιτίας της φθοράς του χόνδρου, οι περιοχές των οστών έρχονται σε άμεση επαφή. Συνεπώς, η επιφάνεια των οστών γίνεται άγρια. Προκαλούνται τριβές κατά την κίνηση του γόνατος. Η ολίσθηση στις επιφάνειες της άρθρωσης γίνεται δύσκολη.
Σταδιακά, το οστό παραμορφώνεται. Δημιουργούνται οστικές προεξοχές (τα οστεόφυτα), που συμβάλλουν ακόμη περισσότερο στον περιορισμό της κινητικότητας της άρθρωσης. Οι αιτίες της αρθρίτιδας είναι ποικίλες και συχνά συνδέονται μεταξύ τους. Μπορεί να σχετίζονται με την ηλικία, το αυξημένο βάρος, κάποιον τραυματισμό, πρόβλημα στη δομή της άρθρωσης, κάποιες ασθένειες (φλεγμονώδεις νόσοι), κτλ. Η φθορά ξεκινά από το σημείο όπου η άρθρωση «δουλεύει» περισσότερο. Ανάλογα με το σχήμα του ποδιού, κάποιο μέρος του γόνατος επωμίζεται περισσότερο βάρος του σώματος συγκριτικά με τα υπόλοιπα μέρη. Η κνήμη στους περισσότερους ανθρώπους έχει την τάση να γέρνει προς το εσωτερικό, με αποτέλεσμα το γόνατο να γέρνει προς τα έξω.
Πρόκειται για κυρτά πόδια, όπως του Λούκι Λουκ (ραιβά γόνατα στην ιατρική γλώσσα). Σε αυτή την περίπτωση, η αρθρίτιδα ξεκινά από την εσωτερική περιοχή του γόνατος (έσω διαμέρισμα). Σπανιότερα ξεκινά από το εξωτερικό τμήμα της άρθρωσης (έξω διαμέρισμα). Αυτό συμβαίνει στα άτομα των οποίων η κνήμη γέρνει προς τα έξω (πόδια σε σχήμα «X », βλαισά γόνατα στην ιατρική γλώσσα). Συνήθως, εκφυλίζεται τελικά και η τρίτη περιοχή ολίσθησης της άρθρωσης (πρόσθιο διαμέρισμα γόνατος). Μερικές φορές, η αρθρίτιδα ξεκινάει από αυτή την περιοχή (επιγονατιδομηριαία αρθρίτιδα). Όταν και οι τρεις περιοχές εμφανίζουν φθορά, τότε το σύνολο του γόνατος έχει πληγεί (γενικευμένη αρθρίτιδα).
 Ποια είναι τα συμπτώματα στην αρθρίτιδα γόνατος;
Ποια είναι τα συμπτώματα στην αρθρίτιδα γόνατος;
Το γόνατό σας γίνεται δύσκαμπτο και σας πονάει.
Οι πόνοι επικεντρώνονται στο σημείο του γόνατος όπου ο χόνδρος έχει υποστεί φθορά. Όσες περισσότερες περιοχές έχουν πληγεί, τόσο περισσότερο πονάτε. Η δυσκαμψία σταδιακά επιδεινώνεται. Το γόνατο δεν μπορεί πια να λυγίσει και να τεντώσει τελείως. Ο ασθενής δυσκολεύεται και κουράζεται όταν είναι όρθιος, καθώς η άρθρωση δεν «κλειδώνει» πια σωστά. Όσο η αρθρίτιδα επιδεινώνεται, αυξάνονται οι δυσκολίες στις κινήσεις σας, με αποτέλεσμα να νιώθετε έντονες ενοχλήσεις ακόμα και όταν περπατάτε. Οι μύες, που κινούν το γόνατο, αποδυναμώνονται. Όταν δεν μπορείτε να περπατήσετε φυσιολογικά, και οι άλλες αρθρώσεις δεν λειτουργούν σωστά (το άλλο γόνατο, το ισχίο, η σπονδυλική στήλη, ο αστράγαλος, κτλ.).
 Τι εξετάσεις χρειάζονται για την οστεοαρθρίτιδα γόνατος;
Τι εξετάσεις χρειάζονται για την οστεοαρθρίτιδα γόνατος;
Ο γιατρός σας, για να εκτιμήσει την εξέλιξη της ασθένειας, σας υποβάλλει ερωτήσεις όπως: τι απόσταση μπορείτε να περπατήσετε χωρίς να πονάτε, αν αισθάνεστε πόνους στη διάρκεια της νύχτας, κτλ.. Θα υποβληθείτε σε ακτινογραφία. Είναι η τεχνική που χρησιμοποιεί ακτίνες (τις ακτίνες X), για να δούμε τα οστά στο εσωτερικό του σώματος. Η ακτινογραφία επιτρέπει να δούμε μόνο τις σκληρές δομές. Ο χόνδρος, λοιπόν, δεν εμφανίζεται. Η σημαντική ελάττωση του «διαστήματος» μεταξύ του μηριαίου οστού και της κνήμης δείχνει ότι το πάχος του χόνδρου μεταξύ των δύο οστών μειώνεται λόγω της φθοράς. Ο εντοπισμός της ελάττωσης αυτού του διαστήματος επιτρέπει να καθορίσουμε το μέρος του γόνατος όπου υπάρχει αρθρίτιδα (έσω διαμέρισμα και/ή έξω και/ή πρόσθιο). Ο γιατρός σας, αν το κρίνει αναγκαίο, μπορεί να σας προτείνει επιπλέον εξετάσεις, για να εκτιμήσει καλύτερα την κατάσταση του χόνδρου και του οστού, καθώς και των άλλων στοιχείων του γόνατος (σύνδεσμοι, μηνίσκοι, μύες, κτλ.). Πολλές φορές χρειάζεται και μαγνητική τομογραφία (MRI) για ποσοτική εκτίμηση της βλάβης του χόνδρου.
Ποιοι οι κίνδυνοι χωρίς θεραπεία;
Με την έλλειψη θεραπείας, ο πόνος και η δυσκαμψία επιδεινώνονται. Η εξέλιξη της αρθρίτιδας παραμένει, ωστόσο, απρόβλεπτη. Ο γιατρός σας είναι ο αρμόδιος να εκτιμήσει του κινδύνους από την έλλειψη θεραπείας. Μη διστάσετε να μιλήσετε μαζί του. Οι δυσκολίες στο περπάτημα μπορεί να αυξηθούν. Στη χειρότερη περίπτωση, μπορεί να κάνουν αδύνατες τις μετακινήσεις σας. Είναι ένα σοβαρό πρόβλημα, κυρίως για τους ηλικιωμένους, που χάνουν τη δυνατότητα να αυτοεξυπηρετούνται (αυτονομία). Η δυσλειτουργία του γόνατος μπορεί επίσης να προκαλέσει προβλήματα στην πλάτη ή σε άλλες αρθρώσεις.
Οι διάφορες θεραπείες
Συντηρητικές Θεραπείες
Τα φάρμακα επιτρέπουν να περιορίσουμε τον πόνο και τον ερεθισμό (φλεγμονή). Η φυσιοθεραπεία βοηθάει στη διατήρηση της ευκαμψίας της άρθρωσης και στη μείωση του ερεθισμού (φλεγμονή) και του πόνου. Είναι επίσης χρήσιμη για την ενδυνάμωση των μυών. Κάποια νέα φάρμακα (χονδροπροστατευτικά), πρoστατεύουν το χόνδρο και καθυστερούν την εξέλιξη της αρθρίτιδας. Η πραγματοποίηση ενδαρθρικής έγχυσης είναι μερικές φορές χρήσιμη. Πρόκειται για την εισαγωγή φαρμάκου στην άρθρωση με τη βοήθεια μιας σύριγγας, που ανακουφίζει από τον πόνο. Η πιο συνηθισμένη θεραπεία εγχύσεων είναι η έγχυση κορτιζόνης μόνη ή σε συνδυασμό με υαλουρονικό οξύ (ΗΑ). Η κορτιζόνη εμποδίζει την αύξηση της φλεγμονής και εν συνεχεία ανακουφίζει την άρθρωση από τον πόνο που προκαλεί η πάθηση. Αυτή η θεραπευτική επιλογή, παρότι είναι η πιο δημοφιλής, έχει περιορισμένη διάρκεια. Η δράση των ενέσεων κορτιζόνης κυμαίνεται μεταξύ 3-4 μηνών, όταν όμως αυτή μειωθεί η φλεγμονή επανεμφανίζεται, οπότε και τα συμπτώματα που τη συνοδεύουν. Η δε έγχυση πρέπει να γίνεται από έμπειρο ορθοπαιδικό, διότι για να είναι αποτελεσματική πρέπει να χορηγηθεί στο σωστό σημείο. Επίσης, πρέπει να αξιολογηθεί η σχέση κινδύνου/οφέλους, δεδομένου ότι μπορεί να προκαλέσει παρενέργειες. Σε αντίθεση με την κορτιζόνη, το υαλουρονικό οξύ παράγεται από το σώμα. Συγκεντρώνεται στις αρθρώσεις (όπως και σε άλλα σημεία), εν τούτοις, στους ανθρώπους με οστεοαρθρίτιδα αυτό διασπάται, με αποτέλεσμα τον πόνο και τη δυσκαμψία τους. Αποτελεί μια εναλλακτική για εκείνους που δεν ανακουφίζονται από τα μη στεροειδή αντιφλεγμονώδη φάρμακα ή που δεν δύνανται να τα λάβουν, λόγω προβλημάτων στα νεφρά ή στο στομάχι.
Εργαστηριακές και κλινικές έρευνες υποδηλώνουν ότι το υαλουρονικό οξύ μπορεί να κάνει πολύ περισσότερα από το να λιπαίνει απλώς την άρθρωση. Μελέτες δείχνουν ότι η έγχυση υαλουρονικού οξέος παρεμποδίζει τις προσταγλανδίνες και τις κυτοκίνες, οι οποίες προάγουν τη φλεγμονή. Μπορεί επίσης να προκαλέσει αύξηση της ιδίας παραγωγής αυτής της σημαντικής ουσίας, η οποία μπορεί με τη σειρά της να συμβάλει στη διατήρηση του χόνδρου. Οι ευεργετικές επιδράσεις των ενέσεων υαλουρονικού οξέος διαρκούν περίπου 5-6 μήνες.
Μετά από αυτό το διάστημα η χορήγηση θα πρέπει να επαναληφθεί. Στην μέσης βαρύτητας οστεοαρθρίτιδα η θεραπεία αυτή μπορεί να είναι αρκετά αποτελεσματική και μπορούμε να κερδίσουμε χρόνο ως την τελική χειρουργική αντιμετώπιση. Οι εγχύσεις με PRP (platelet reach plama) έχουν κύρια την ένδειξή τους σε μέσης βαρύτητας βλάβες και ειδικότερα σε νέους ή μεσήλικες ασθενείς με καλό βιολογικό δυναμικό. Στηρίζονται στην έγχυση στο γόνατο αυξητικών παραγόντων. Τα αιμοπετάλια είναι γνωστό ότι είναι κύτταρα υπεύθυνα για την πήξη του αίματος. Όταν ενεργοποιούνται (PRP) απελευθερώνουν ουσίες που ουσιαστικά είναι πρωτεΐνες επούλωσης και λέγονται αυξητικοί παράγοντες (PDGF,TGF-β, VEGF, EGF, FGF, IGF -1). Πρακτικά, αυξάνοντας τη συγκέντρωση των αιμοπεταλίων (PRP) στην περιοχή της βλάβης επιτυγχάνουμε την ταχεία αποκατάσταση λόγω της επουλωτικής αλλά και της αναγεννητικής δράσης τους, λόγω των αυξητικών παραγόντων τους. Τέλος, νέες προοπτικές στην αντιμετώπιση της οστεοαρθρίτιδας έχουν φέρει τα βλαστοκύτταρα. Σήμερα οι περισσότερες θεραπείες βλαστοκυττάρων χρησιμοποιούν αυτόλογα μεσεγχυτικά στελεχιαία κύτταρα (MSCs), που λαμβάνονται από το μυελό ή το λίπος του ασθενή ή βλαστοκύτταρα που έχουν προσφερθεί από άλλους ανθρώπους (αλλογενή MSCs). Η έρευνα μέχρι σήμερα δείχνει ότι οι θεραπείες των βλαστοκυττάρων που χρησιμοποιούν τα κύτταρα του ίδιου του ασθενούς τείνουν να είναι ασφαλείς για τη θεραπεία της οστεοαρθρίτιδας.
Τα φάρμακα, που στοχεύουν στην προστασία του χόνδρου (χονδροπροστατευτικά), δεν μπορούν να χορηγηθούν σε όλες τις περιπτώσεις. Είναι χρήσιμα σε αρχική φάση της αρθρίτιδας, στη συνέχεια όμως είναι λιγότερο αποτελεσματικά. Η φαρμακευτική αγωγή και η φυσιοθεραπεία ανακουφίζουν τον ασθενή για κάποιο χρονικό διάστημα, δεν εμποδίζουν όμως την εξέλιξη της αρθρίτιδας και την επιδείνωση του πόνου και της δυσκαμψίας.
Εναλλακτική θεραπεία με Coolief
Το Τμήμα Ισχίου & Γόνατος του Metropolitan General είναι σε θέση να παρουσιάσει με ιδιαίτερο ενθουσιασμό μια εντελώς νέα προσέγγιση στην αντιμετώπιση του χρόνιου πόνου λόγω οστεοαρθρίτιδας γόνατος. Μετά από διεθνείς επαφές, εκπαιδευτικά ταξίδια σε Αμερική (Νέα Υόρκη) και Ευρώπη (Αμβούργο) και προσπάθεια ενός έτους και πλέον για την εισαγωγή της κατάλληλης συσκευής προσφέρουμε στους ασθενείς μας μια εξαιρετικά αξιόπιστη λύση στην αντιμετώπιση του χρόνιου οστεοαρθριτικού πόνου πού έχει έγκριση FDA (Food & Drug Administration) στην Αμερική. Βασίζεται στην χρήση της πιο σύγχρονης μορφής ραδιοσυχνοτήτων για την θερμοπηξία των αισθητικών νευρικών κλάδων της άρθρωσης του γόνατος και του ισχίου με υποβοήθηση μυοσκελετικού υπερήχου και ακτινοσκόπησης (cooled radiofrequency ablation – Coolief, Halyard USA).
Με την μέθοδο αυτή επιτυγχάνεται η ανακούφιση από τον χρόνιο οστεοαρθριτικό πόνο για χρονικό διάστημα που υπερβαίνει το έτος (αποτελέσματα πολλών διεθνών μελετών).
Πρώτη χρησιμοποίηση της μεθόδου στην Ελλάδα στις 23/11/19 στο Metropolitan General υπό την καθοδήγηση του προσκεκλημένου μας Dr Andrea Tinnirello. Consultant Anaesthesiology and Pain Management ASST, Franciacorta Chiari, Milano, Italy.
Ενδείξεις μεθόδου:
– Χρόνιος εμμένων πόνος μετά από αρθροπλαστική γόνατος
– Οστεοαρθρίτιδα γόνατος και ισχίου σε ασθενείς υψηλού χειρουργικού κινδύνου
– Ανακούφιση ασθενών που δεν επιθυμούν χειρουργική επέμβαση αρθροπλαστικής γόνατος
– Αντιμετώπιση χρόνιου πόνου οστεοαρθρίτιδας γόνατος και ισχίου σε αρχικά στάδια αντί ενέσεων κορτιζόνης και υαλουρονικού οξέος
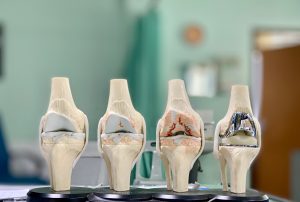 Χειρουργικές Θεραπείες
Χειρουργικές Θεραπείες
Ανάλογα με τη σοβαρότητα και τα σημεία βλάβης του χόνδρου του γονατός σας, ο χειρουργός προτείνει το κατάλληλο είδος επέμβασης. Εάν υπάρχουν ακόμα περιοχές της άρθρωσης σε καλή κατάσταση, είναι δυνατή η λεγόμενη «συντηρητική» αντιμετώπιση. Διατηρώντας το χόνδρο, ο χειρουργός αλλάζει την κατεύθυνση του άξονα της άρθρωσης, πραγματοποιώντας την ανάλογη τομή στα οστά (οστεοτομία). Στόχος της είναι να μειωθεί η πίεση στα μέρη που έχουν υποστεί φθορά και προκαλούν πόνο και να μετατοπιστεί στα υγιή τμήματα. Όμως, οι επεμβάσεις αυτού του είδους δεν εμποδίζουν την εξέλιξη της αρθρίτιδας.
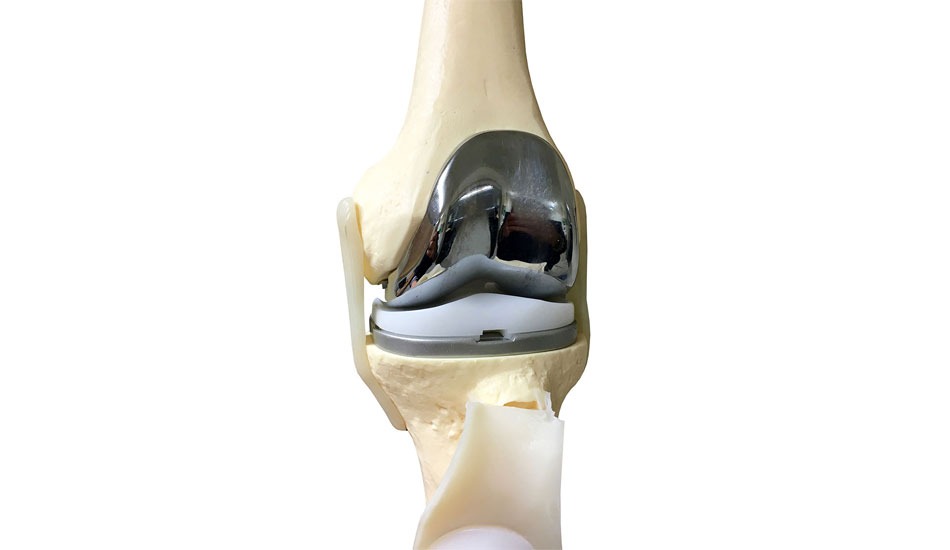
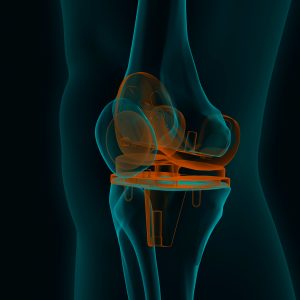
Αυτή η λύση ενδείκνυται κυρίως σε ασθενείς νεαρής ηλικίας. Όταν οι βλάβες της άρθρωσης είναι πολύ σοβαρές, πρέπει να αφαιρεθούν οι φθαρμένες περιοχές του χόνδρου και να αντικατασταθεί μερικώς ή ολικώς η άρθρωση από τεχνητά μέρη ανάλογης μορφής (πρόθεση). Στόχος της επέμβασης είναι η ανώδυνη ολίσθηση των επιφανειών και η όσο το δυνατό φυσιολογική λειτουργία της άρθρωσης. Υπάρχουν προθέσεις για αντικατάσταση μιας μόνο επιφάνειας ολίσθησης του γόνατος (μονοδιαμερισματική πρόθεση). Όταν γίνεται αντικατάσταση και των τριών διαμερισμάτων του γόνατος μιλάμε για ολική αρθροπλαστική γόνατος. Σε αυτό το φυλλάδιο παρουσιάζεται η τοποθέτηση μιας τέτοιας πρόθεσης.
Το αποτέλεσμα της επέμβασης εξαρτάται από την κατάσταση των μυών και των τενόντων, που περιβάλλουν την άρθρωση. Μετά από μια επέμβαση οστεοτομίας μπορεί να χρειαστεί να τοποθετηθεί πρόθεση, εάν η φθορά του χόνδρου επιδεινώνεται ή εξαπλώνεται σε ολόκληρο το γόνατο. Οι προθέσεις μπορεί να φθαρούν και να χρειάζεται η αντικατάστασή τους.
Πότε χρειάζεται επέμβαση;
Η αρθρίτιδα του γόνατος είναι μηχανικό πρόβλημα, που εμποδίζει τη σωστή λειτουργία της άρθρωσης και κυρίως το άνετο περπάτημα. Μετά από ένα συγκεκριμένο στάδιο του πόνου και της δυσκαμψίας, οι δυσκολίες στις κινήσεις σας επιβάλλουν την επέμβαση. Το στάδιο αυτό ποικίλλει ανάλογα με την κατάσταση του κάθε ασθενή.
Εξαρτάται επίσης από τις βλάβες που έχει προκαλέσει η αρθρίτιδα, την ηλικία και τον τρόπο ζωής σας, καθώς και τις προσδοκίες σας. Μια λεπτομερής συζήτηση με το γιατρό σας μπορεί να καθορίσει αν είναι η κατάλληλη στιγμή για επέμβαση.
Η επέμβαση που σας προτείνεται
Εισαγωγή
Ο χειρουργός σας προτείνει την αντικατάσταση της άρθρωσης του γόνατος με πρόθεση. Στην ιατρική γλώσσα, ονομάζεται αρθροπλαστική γόνατος.
Χρειάζεται μετάγγιση;
Η εφαρμογή τεχνικών ελάχιστης επεμβατικότητας (MIS) σε συνδυασμό με τα σύγχρονα πρωτόκολλα ταχείας κινητοποίησης (fast track) καθιστά την μετάγγιση αίματος μη απαραίτητη σήμερα στην πλειονότητα των ασθενών μας. Η ανάπτυξη σύγχρονων φαρμακευτικών σκευασμάτων σε τοπική ή ενδοφλέβια χορήγηση (τρανσαμίνη) περιορίζει σε μεγάλο βαθμό την αιμορραγία του χειρουργικού τραύματος Σε σπάνιες περιπτώσεις μπορεί να χρειασθεί μετάγγιση αυτόλογου αίματος.
Τι πρέπει να γνωρίζω πριν την επέμβαση;
Είναι λογικό ότι η καλή φυσική κατάσταση συμβάλλει στο επιτυχές αποτέλεσμα. Γι’ αυτό, σας συνιστάται η απώλεια βάρους, αν χρειάζεται και η διατήρηση της ευκαμψίας και της δύναμης των μυών της άρθρωσης με κατάλληλες ασκήσεις.
Αν έχετε κυκλοφορικό πρόβλημα (κιρσούς), μπορεί να χρειαστεί επέμβαση για τη θεραπεία του πριν την τοποθέτηση πρόθεσης. Σε αντίθετη περίπτωση, υπάρχει ο κίνδυνος να φράξουν οι φλέβες (φλεβοθρόμβωση). Για να μειωθεί ο κίνδυνος εισαγωγής μικροβίων στην πρόθεση (λοίμωξη), πρέπει να αποκλειστεί η περίπτωση άλλης υπάρχουσας λοίμωξης (στο δέρμα, στα δόντια, κτλ.).
Η αναισθησία
Πριν την επέμβαση, επικοινωνείτε με τον αναισθησιολόγο, ο οποίος προτείνει την κατάλληλη μέθοδο αναισθησίας για εσάς και σας δίνει οδηγίες που πρέπει να ακολουθήσετε. Στη διάρκεια της επέμβασης, είτε είστε τελείως «κοιμισμένος» (γενική αναισθησία), είτε αναισθητοποιείται το κάτω μέρος του σώματος (επισκληρίδιος αναισθησία), είτε αναισθητοποιείται μόνο το γόνατό σας και η κάτωθεν αυτού περιοχή (περιοχική αναισθησία του κάτω άκρου). Σύγχρονα προτιμάται η ραχιαία αναισθησία (light spinal) γιατί παρουσιάζει πολύ μικρότερο ποσοστό επιπλοκών σε σχέση με την γενική αναισθησία και μπορεί να συνδυασθεί με τα πρωτόκολλα ταχείας κινητοποίησης (fast track) και με ημερήσια νοσηλεία του ασθενούς (outpatient surgery). Μπορεί να συνδυασθεί και με αισθητικό αποκλεισμό των νεύρων του γόνατος (adductor canal block) το οποίο γίνεται με την βοήθεια υπερήχου από τον αναισθησιολόγο ή τον χειρουργό σας. Με αυτό τον τρόπο έχουμε εξαιρετικό αναλγητικό αποτέλεσμα και οι ασθενείς κινητοποιούνται σε σημαντικό βαθμό άμεσα μετεγχειρητικά, λίγες μόνο ώρες μετά την χειρουργική επέμβαση!
Ποια η προετοιμασία της επέμβασης;
Η επέμβαση πραγματοποιείται σε χώρο (χειρουργείο), που υπόκειται σε αυστηρούς κανόνες υγιεινής και ασφάλειας. Οι κανόνες υγιεινής είναι πολύ σημαντικοί στις επεμβάσεις οστών, γι’ αυτό η ιατρική ομάδα παίρνει ιδιαίτερες προφυλάξεις. Τοποθετείστε στο χειρουργικό τραπέζι, συνήθως, ξαπλωμένος ύπτια. Υπάρχουν διάφορες τεχνικές από τις οποίες ο χειρουργός σας καλείται να επιλέξει ανάλογα με την περίπτωσή σας και τις πρακτικές που εφαρμόζει. Στη διάρκεια της επέμβασης, ο χειρουργός πρέπει να προσαρμοστεί και πιθανώς να πραγματοποιήσει επιπλέον ενέργειες, που επιμηκύνουν τη διάρκεια της επέμβασης, χωρίς ωστόσο, να γίνεται πιο δύσκολη ή επικίνδυνη.
Η επέμβαση ολικής αρθροπλαστικής γόνατος
Συνήθως, ο χειρουργός πραγματοποιεί μια τομή στην πρόσθια επιφάνεια του γόνατος. Η τομή μπορεί να γίνει στη μέση ή στην εσωτερική πλευρά, πιο σπάνια στην εξωτερική. Η πιό συνήθης προσπέλαση είναι η μέση παραεπιγονατιδική. Αλλες προσπελάσεις χρησιμοποιούνται σε συνδυασμό με τεχνικές ελάχιστης επεμβατικότητας (medial parapatellar, subvastus, midvastus). Το μέγεθος της τομής σύγχρονα είναι μικρό (6-8 εκ) σε σχέση με τις προσπελάσεις των 20-25 εκ. των παραδοσιακών τεχνικών! Κύριο μέλημα του χειρουργού είναι ο ελάχιστος δυνατός τραυματισμός του τένοντα του τετρακεφάλου μυός γιατί έτσι συμβάλλουμε στην όσο το δυνατό ανώδυνη και γρήγορη αποκατάσταση του ασθενούς (fast track or enhanced rehabilitation protocols). Στη συνέχεια, παραμερίζει την επιγονατίδα και τους μυς και τους τένοντες με τους οποίους συνδέεται και εισέρχεται στην άρθρωση του γόνατος για την διενέργεια του κύριου μέρους της επέμβασης!
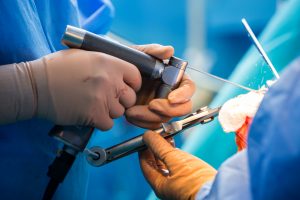
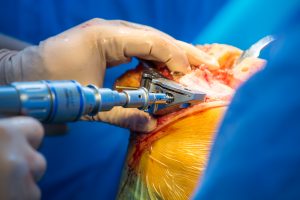
Η βασική επέμβαση
Ο χειρουργός ξεκινάει με τον καθαρισμό της άρθρωσης, αντιμετωπίζοντας τον ερεθισμό (φλεγμονή) και αφαιρώντας τις οστικές προεξοχές (οστεόφυτα), που έχουν δημιουργηθεί. Στη συνέχεια, αφαιρεί το φθαρμένο χόνδρο μαζί με χιλιοστά οστού που βρίσκεται από κάτω. Στο ύψος της κνήμης, η τομή του οστού είναι γενικά οριζόντια, ενώ χρειάζονται περισσότερες οστεοτομίες στο μηριαίο οστό για να προετοιμαστεί να δεχθεί την πρόθεση. Οι τομές είναι ακριβείας, ανάλογες με το είδος της πρόθεσης που έχει επιλεγεί. Η χρήση σύγχρονων ρομποτικών συστημάτων (MAKO robotic surgery) ή συστημάτων ψηφιακής πλοήγησης (computer navigation – KneeAlign2) μας επιτρέπουν εξαιρετική ακρίβεια ως προς την ορθότητα των οστεοτομιών τόσο του μηρού όσο και της κνήμης. Η ορθή ευθυγράμμιση της πρόθεσης σε σχέση με τον μηχανικό άξονα του γόνατος θεωρείται εξαιρετικά σημαντική για την μακροχρόνια καλή λειτουργία και επιβίωση της πρόθεσης. Μόλις η επιφάνεια του οστού είναι κατάλληλα διαμορφωμένη, ο χειρουργός τοποθετεί μια δοκιμαστική πρόθεση, για τον έλεγχο των κινήσεων του γόνατος και της λειτουργίας των συνδέσμων.
Πριν την τελική τοποθέτηση της πρόθεσης, μπορεί να πραγματοποιήσει διορθωτικές ενέργειες. Η στερέωσή της μπορεί να γίνει με ή χωρίς τη χρήση ακρυλικού τσιμέντου. Ο χειρουργός επιλέγει την τεχνική ανάλογα με το είδος της πρόθεσης και την κατάσταση των οστών σας για το καλύτερο αποτέλεσμα. Μετά την τοποθέτηση της πρόθεσης, δοκιμάζει μια ακόμα φορά τις κινήσεις του γόνατος. Γενικά, τα τμήματα της πρόθεσης που τοποθετούνται στο μηριαίο οστό και την κνήμη είναι μεταλλικά και ανάμεσά τους υπάρχουν τμήματα από ένα είδος ανθεκτικού πλαστικού (πολυαιθυλένιο), που επιτρέπουν την καλύτερη ολίσθηση των επιφανειών της άρθρωσης.
Συρραφή τομής
Για τη συρραφή της τομής, ο γιατρός σας χρησιμοποιεί ράμματα που απορροφούνται σταδιακά από τον οργανισμό (απορροφήσιμο υλικό). Μπορεί επίσης να γίνει και πλαστική αποκατάσταση της εγχειρητικής τομής με ενδοδερμική ραφή η οποία δεν χρειάζεται αφαίρεση ραμμάτων με επιπλέον επίσκεψη στο χειρουργό σας. Η χρήση παροχετεύσεων (σωληνάκια για μετεγχειρητική παροχέτευση αίματος) έχει ελαχιστοποιηθεί τα τελευταία χρόνια.
Η διάρκεια της επέμβασης αρθροπλαστικής γόνατος
Η διάρκεια της επέμβασης ποικίλλει χωρίς να σημαίνει ότι η εξέλιξή της παρουσιάζει κάποιο πρόβλημα, καθώς εξαρτάται από διάφορους παράγοντες (τη μέθοδο, τον αριθμό των συνδυαστικών ενεργειών, κτλ). Η χειρουργική επέμβαση συνήθως διαρκεί από 45-60 λεπτά. Πρέπει επίσης να υπολογίσετε το χρόνο προετοιμασίας, ανάνηψης, κτλ.
Τι πρέπει να γνωρίζω μετά την επέμβαση αρθροπλαστικής γόνατος;
Λειτουργία
Εξαρτάται από την περίπτωσή σας και τις αποφάσεις του χειρουργού σας, ανάλογα με την κατάστασή σας. Ο συνδυασμός τεχνικών ελάχιστης επεμβατικότητας (MIS) με σύγχρονα πρωτόκολλα ταχείας κινητοποίησης (fast track) και μεθόδους ρομποτικής χειρουργικής (ΜΑΚΟ) ή ψηφιακής πλοήγησης (KneeAlign2) μας επιτρέπει την άμεση έγερση βάδιση του ασθενούς χωρίς υποστήριξη λίγες μόνο ώρες μετά την χειρουργική επέμβαση! Χάρη στην πρόθεση, της οποίας τα τμήματα μπορούν να ολισθαίνουν χωρίς να προκαλούν πόνο, μπορείτε να αρχίσετε άμεσα να περπατάτε.
Σε πολύ μεγάλο ποσοστό των ασθενών μας επιτυγχάνεται ημερήσια νοσηλεία 24 ωρών! Οι ασθενείς μας παίρνουν εξιτήριο την ίδια ημέρα του χειρουργείου (όταν πληρούν συγκεκριμένες προυποθέσεις) ή μέσα σε 24 ώρες αφού έχουν βαδίσει αυτόνομα και έχουν ανέβει και κατέβει σκάλες χωρίς την χρήση υποστηρικτικών μέσων (περιπατητήρας Π ή βακτηρίες)
Δείτε στο κανάλι μας στο youtube μαρτυρίες ασθενών που έχουν χειρουργηθεί από την χειρουργική μας ομάδα σε διάφορα στάδια αποθεραπείας:
-

Θα αλλάξει η ποιότητα της ζωής σας μετά από αρθροπλαστική γόνατος! Μην καθυστερείτε την επέμβαση!
-

Φυσιολογική βάδιση & ποιότητα ζωής 25 ημέρες μετά αρθροπλαστική γόνατος FAST TRACK!
-

Αρθροπλαστική και στα δύο γόνατα ή ισχία την ίδια ημέρα! Η νέα πραγματικότητα!
-

Εξατομικευμένη ρομποτική αρθροπλαστική γόνατος μονοήμερης νοσηλείας (FAST TRACK) - Δρ. Ροίδης Ν.
-

Παλαίμαχος ποδοσφαιριστής ξαναπαίζει ποδόσφαιρο μετά από αρθροπλαστική γόνατος - Δρ. Ροΐδης Νικόλαος
-

Τμήμα Ρομποτικής Χειρουργικής Γόνατος & Ισχίου - ΕΥΡΩΚΛΙΝΙΚΗ ΑΘΗΝΩΝ
-

Φυσιολογική βάδιση & ποιότητα ζωής ένα μήνα μετά αρθροπλαστική γόνατος FAST TRACK!
-

Αρθροπλαστική γόνατος με τη νέα πλατφόρμα επαυξημένης πραγματικότητας (augmented reality) NEXTAR
-

Aρθροπλαστική γόνατος FAST TRACK - Αμεση βάδιση μετεγχειρητικά! - Μονοήμερη νοσηλεία!
-

Σύστημα επαυξημένης πραγματικότητας (augmented reality) PIXEE ΚΝΕΕ+ για ολική αρθροπλαστική γόνατος!
-

Φυσιολογική βάδιση & ποιότητα ζωής 20 ημέρες μετά αρθροπλαστική γόνατος FAST TRACK!
-

Ασθενείς που επιστρέφουν για νέα χειρουργική επέμβαση, ο καλύτερος δείκτης ικανοποίησης των ασθενών!
-

Ρομποτική αρθροπλαστική γόνατος (ROSA) ταχείας κινητοποίησης - 20 ημέρες μετεγχειρητικά!
-

Αρθροπλαστική γόνατος ελάχιστης επεμβατικότητας FAST TRACK και στα δύο γόνατα - Πλήρης αποκατάσταση!
-

Το χαμόγελο των ασθενών μας 20 ημέρες μετά από αρθροπλαστική γόνατος, η μεγαλύτερη ικανοποίησή μας!
-
Ρομποτική αρθροπλαστική γόνατος (ROSA) ταχείας κινητοποίησης (fast track) μονοήμερης νοσηλείας!
-

Οικογενειακές ιστορίες αρθροπλαστικής γόνατος!
-

Ασθενείς που επιστρέφουν για νέα χειρουργική επέμβαση, ο καλύτερος δείκτης ικανοποίησης των ασθενών!
Αυτονομία
Η πρόθεση λειτουργεί άμεσα, είναι όμως συχνά δύσκολο να προβλέψουμε το χρονικό διάστημα προσαρμογής των στοιχείων που περιβάλλουν την άρθρωση (μύες, τένοντες, κτλ.). Εξαρτάται από τον ασθενή και τον τρόπο αντίδρασης του οργανισμού μετά την επέμβαση. Επιτυγχάνεται μια σχεδόν φυσιολογική λειτουργικότητα σε χρονικό διάστημα 15-20 ημερών σε ποσοστό 80-85% των ασθενών μας!
Πόνος
Κάθε οργανισμός αντιλαμβάνεται διαφορετικά τον πόνο. Ο πόνος εξαρτάται και από την κατάσταση του γόνατος πριν την επέμβαση. Όσο περισσότερο δύσκαμπτο και φθαρμένο είναι το γόνατο, τόσες περισσότερες χειρουργικές ενέργειες απαιτούνται και ο πόνος μπορεί να είναι λίγο πιο έντονος. Τα σύγχρονα πρωτόκολλα ταχείας κινητοποίησης (fast track) αποτελούν σε μεγάλο βαθμό πρωτόκολλα διαχείρισης του μετεγχειρητικού πόνου και επιτυγχάνεται μια πλήρως ανώδυνη μετεγχειρητική πορεία σε πολύ σημαντικό ποσοστό των ασθενών μας! Η χρήση τεχνικών αισθητικού νευρικού αποκλεισμού (adductor canal block) με ειδικούς καθετήρες που παραμένουν για χρονικό διάστημα 1-3 ημερών μας επιτρέπουν μια εντελώς ανώδυνη μετεγχειρητική κατάσταση για τις πρώτες μετεγχειρητικές ημέρες. Μετά ο πόνος είναι πολύ εύκολα ελεγχόμενος με φαρμακευτική αγωγή από του στόματος.
Επιστροφή στο σπίτι
Εξαρτάται από το νοσοκομείο στο οποίο νοσηλεύεστε και κυρίως από την περίπτωσή σας και την κατάσταση της υγείας σας. Η συνήθης πρακτική στο Τμήμα Ισχίου και Γόνατος του Metropolitan General είναι η έξοδος του ασθενούς από το Νοσοκομείο να γίνεται την ίδια ημέρα του χειρουργείου όταν πληρούνται ορισμένες προϋποθέσεις σε σχετικά νέους ασθενείς χωρίς υποκείμενα παθολογικά προβλήματα (outpatient surgery) ή μέσα σε 24 ώρες στην μεγάλη πλειοψηφία των ασθενών μας. Ασθενείς υπερήλικες (>80 ετών) ή από πολύ απομακρυσμένες περιοχές που νιώθουν ανασφάλεια με την πρακτική μας μπορεί κατόπιν δικής τους επιθυμίας να παρατείνουν την νοσηλεία τους για συνήθως 1-2 ημέρες ακόμα!
Βασική φροντίδα
Σας χορηγούνται παυσίπονα για τον πόνο και θεραπεία, για να γίνει το αίμα πιο λεπτόρρευστο, γεγονός που εμποδίζει το σχηματισμό πηκτών συσσωμάτων αίματος (θρόμβοι) στις φλέβες του ποδιού (φλεβοθρόμβωση). Το περπάτημα βοηθάει στην αποφυγή θρομβοφλεβίτιδας, καθώς και ειδικές αντιθρομβωτικές κάλτσες (φλεβική στάση), που βοηθούν την κυκλοφορία του αίματος. Τα ράμματα αφαιρούνται μετά από είκοσι μέρες περίπου. Σε περίπτωση πλαστικής με ενδοδερμική ραφή δεν χρειάζεται αφαίρεση ραμμάτων! Για την καλή λειτουργία του γόνατος μετά την επέμβαση πρέπει να ξεκινήσετε ασκήσεις για την αποκατάσταση των κινήσεων της άρθρωσής σας (φυσιοθεραπεία). Ανάλογα με το κέντρο φυσιοθεραπείας, τους γιατρούς και το είδος της πρόθεσης, οι τεχνικές ποικίλλουν. Συνήθως, η φυσιοθεραπεία αρχίζει την επόμενη μέρα της επέμβασης, με την επίβλεψη ενός ειδικού (κινησιοθεραπευτής).
Προσδοκόμενα αποτελέσματα αρθροπλαστικής γόνατος
Πόνος
Ο πόνος που συνδέεται με την αρθρίτιδα υποχωρεί αμέσως μετά την επέμβαση. Ακολουθείται ειδικό φαρμακευτικό πρωτόκολλο αναλγησίας για τις πρώτες μετεγχειρητικές εβδομάδες. Ο στόχος είναι ο μετεγχειρητικός πόνος να είναι απόλυτα ελεγχόμενος. Παρ’όλα αυτά είναι πιθανό να πονάτε ελαφρώς σε συγκεκριμένα σημεία (μετεγχειρητικό άλγος), κυρίως αν το γόνατο ήταν ιδιαίτερα δύσκαμπτο πριν την επέμβαση. Οι πόνοι αυτοί (που συνδέονται με την προσαρμογή των μυών και των τενόντων) υποχωρούν σταδιακά και δεν εμποδίζουν τη λειτουργικότητα του γόνατος.
Παρακολούθηση
Πρέπει να ακολουθείτε αυστηρά τις οδηγίες του γιατρού σας. Είναι σημαντικό να είστε συνεπής στις μετεγχειρητικές σας επισκέψεις και να κάνετε εξετάσεις ελέγχου (ακτινογραφίες), αν αυτό κριθεί αναγκαίο. Ο χειρουργός με αυτό τον τρόπο, παρακολουθεί την εξέλιξη του γόνατος και τη σταθεροποίηση της πρόθεσης και προσαρμόζει ανάλογα τη φυσιοθεραπεία. Συνήθως, επισκέπτεστε το γιατρό σας μετά από 20 ημέρες για την πρώτη εκτίμηση και την αφαίρεση των ραμμάτων. Στην συνέχεια μετά τρεις μήνες, μετά από έξι μήνες, ένα χρόνο, κτλ. Ωστόσο, το διάστημα αυτό ποικίλλει ανάλογα με την περίπτωση και το χειρουργό σας. Μετά από τρία έως πέντε χρόνια ελέγχουμε την κατάσταση της πρόθεσης, καθώς ελλοχεύει ο κίνδυνος χαλάρωσης των τμημάτων που την αποτελούν (συνιστάται η ετήσια παρακολούθηση μετά από αρθροπλαστική γόνατος).
Αυτονομία
Συνιστάται ένα διάστημα ανάπαυσης (ανάρρωση) για τις πρώτες 2-3 μετεγχειρητικές εβδομάδες. Το γόνατο που υπεβλήθηκε σε αρθροπλαστική πρέπει να προφυλάσσεται. Προσαρμόστε τις δραστηριότητές σας, αποφύγετε τα βίαια αθλήματα και τις επίπονες εργασίες, για να επωφεληθείτε για μεγαλύτερο χρονικό διάστημα από τα οφέλη της επέμβασης. Η επιστροφή στις επαγγελματικές σας δραστηριότητες πραγματοποιείται μετά από ένα μήνα συνήθως, ωστόσο, εξαρτάται και από την ηλικία και το επάγγελμά σας. Μη διστάσετε να ρωτήσετε το χειρουργό σας για οποιαδήποτε απορία έχετε σχετικά με τους κινδύνους, που κρύβει κάθε δραστηριότητα.
Λειτουργία
Ιδανικά, πρέπει να χρησιμοποιείτε την άρθρωσή σας όπως πριν την επέμβαση. Οι περισσότεροι ασθενείς επανέρχονται πλήρως στις φυσιολογικές τους δραστηριότητες. Πρέπει ωστόσο να αποφεύγετε τις έντονες δραστηριότητες για έναν έως τρεις μήνες.
 Βασική φροντίδα
Βασική φροντίδα
Η θεραπεία για την αποφυγή σχηματισμού θρόμβων στις φλέβες (αντιπηκτική αγωγή) διαρκεί για ένα μήνα μετά το χειρουργείο και σύγχρονα γίνεται με χάπια από του στόματος και όχι υποδόριες ενέσεις οι οποίες έχουν αντικατασταθεί με τα νεώτερα από του στόματος αντιπηκτικά φάρμακα (πχ Xarelto 10mg). Σας χορηγούνται επίσης φάρμακα για την αντιμετώπιση του πόνου (αντιφλεγμονώδη & μη οπιούχα αναλγητικά), κυρίως αν χρειάζεται να καταπονήσετε το γόνατό σας ή αν συνεχίζετε να πονάτε μετά την επέμβαση (μετεγχειρητικό άλγος). Το μετεγχειρητικό οίδημα (πρήξιμο) είναι πολύ συχνό μετεγχειρητικά και γιαυτό συνιστάται ανάρροπη θέση του χειρουργημένου σκέλους για τις πρώτες εβδομάδες καθώς και έντονη παγοθεραπεία (3-4 ώρες ημερησίως).
Παρατηρείται επίσης το φαινόμενο η χειρουργημένη άρθρωση να είναι κατά 2-3 βαθμούς θερμότερη από την μη χειρουργημένη άρθρωση. Η θερμοκρασία του γόνατος επανέρχεται αργά και σταθερά στο φυσιολογικό μέσα σε χρονικό διάστημα 3 μηνών περίπου. Η πρόοδος του ασθενή τις πρώτες εβδομάδες είναι, συνήθως, εντυπωσιακή, ωστόσο στη συνέχεια η εξέλιξή του είναι πιο αργή. Διεθνείς μελέτες αναφέρουν ότι η αρθροπλαστική γόνατος βελτιώνεται έως και δύο έτη μετεγχειρητικά. είναι σημαντικό όμως να καταλάβουν οι ασθενείς την σημαντικότητα του πρώτου μετεγχειρητικού μήνα ως προς την επίτευξη του βέλτιστου μετεγχειρητικού αποτελέσματος. Η φυσιοθεραπεία είναι πολύ σημαντική για τον έλεγχο της σταθερότητας της άρθρωσης και την ενδυνάμωση των μυών και των τενόντων, για την προσαρμογή του ασθενή στο επιθυμητό αποτέλεσμα, αν και ο ασθενής δε συμβάλλει με ατομική προσπάθεια και εκτός των συνεδρίων.
Για αποφυγή καταπόνησης συνιστάται 2-3 φυσικοθεραπευτικές συνεδρίες κάθε εβδομάδα και αποφυγή έντονου πόνου κατά την διάρκεια των ασκήσεων. Πιο εντατικό πρόγραμμα φυσικοθεραπείας ίσως επιφέρει αρνητικό τελικά αποτέλεσμα με επίταση του πόνου και του μετεγχειρητικού οιδήματος. Σύγχρονα υπάρχει η τάση, αν το χειρουργείο έχει γίνει σωστά, το γόνατο να λειτουργεί τόσο καλά άμεσα μετεγχειρητικά ώστε να μην χρειάζεται καθόλου φυσικοθεραπεία με φυσικοθεραπευτή, αλλά καθοδηγούμενες ασκήσεις τους ασθενούς στο σπίτι (physical therapy free program). Παρ’όλα αυτά συμβουλεύουμε τους ασθενείς μας να υποβάλλονται σε ένα πρόγραμμα φυσικοθεραπείας τουλάχιστον 10 συνεδριών μετεγχειρητικά.
Συνήθως, τα οφέλη είναι εντυπωσιακά από τις πρώτες εβδομάδες μετά την επέμβαση ωστόσο οι μύες και οι τένοντες χρειάζονται αρκετό χρόνο για την προσαρμογή τους με τη νέα πρόθεση. Σε τελικό χρονικό διάστημα 3 μηνών το χειρουργημένο γόνατο έχει επανέλθει πλήρως στο φυσιολογικό με μεγάλη υποχώρηση του οιδήματος και χωρίς καμία διαφορά θερμοκρασίας σε σχέση με το άλλο γόνατο.
Υπάρχουν πιθανές επιπλοκές στην ολική αρθροπλαστική γόνατος;
Η ιατρική ομάδα παίρνει όλες τις απαραίτητες προφυλάξεις, για να περιορίσει τις επιπλοκές, όμως προβλήματα μπορεί πάντα να παρουσιαστούν. Αναφέρουμε εδώ μόνο τις πιο συνηθισμένες ή τις πιο σοβαρές ανάμεσα σε αυτές που μπορεί να παρουσιάσει αυτή η επέμβαση. Για τους συνήθεις κινδύνους κάθε επέμβασης, αναζητήστε το φυλλάδιο «οι κίνδυνοι μιας χειρουργικής επέμβασης». Οι κίνδυνοι που συνδέονται με την αναισθησία αναφέρονται στο αντίστοιχο έντυπο. Ορισμένες από τις επιπλοκές απαιτούν συμπληρωματικές ενέργειες ή μια νέα επέμβαση. Μην ανησυχείτε. Ο χειρουργός σας γνωρίζει καλά αυτά τα προβλήματα και ενεργεί ανάλογα ώστε να τα αποτρέψει. Ανάλογα με την κατάσταση της υγείας σας, είστε λίγο ή πολύ εκτεθειμένος σε κάποιους από αυτούς τους κινδύνους.
Τι πρέπει να γνωρίζω κατά τη διάρκεια της επέμβασης αρθροπλαστικής γόνατος;
Τα οστά, συγκεκριμένα το κατώτερο τμήμα του μηριαίου ή το ανώτερο τμήμα της κνήμης μπορεί να σπάσουν (κάταγμα) στη διάρκεια της προετοιμασίας. Απαιτούνται τότε, επιπλέον συστήματα συγκράτησης (βίδες, πλάκες, κτλ.), η επιλογή διαφορετικού τύπου πρόθεσης, ή ακόμα και μια δεύτερη επέμβαση. Αιμοφόρα αγγεία και νεύρα που βρίσκονται κοντά στην άρθρωση, μπορεί να τραυματιστούν στη διάρκεια της επέμβασης, κυρίως αν υπάρχει κάποια ιδιαίτερη ευαισθησία. Σε αυτή την περίπτωση, το πρόβλημα είναι σοβαρό: σημαντική απώλεια αίματος (αιμορραγία), κίνδυνος παραλυσίας ή απώλειας αισθητικότητας σε ορισμένα σημεία του ποδιού, εάν δεν αποκατασταθεί ο τραυματισμός των νεύρων. Ευτυχώς, αυτή η περίπτωση είναι εξαιρετικά σπάνια.
Αν χρειαστεί να σας χορηγήσουν αίμα (μετάγγιση), υπάρχει πάντα ο φόβος μετάδοσης κάποιων ασθενειών (AIDS, Ηπατίτιδα). Μην ανησυχείτε, καθώς όλα τα προϊόντα που χρησιμοποιούνται υπόκεινται σε αυστηρούς ελέγχους για την αποφυγή αυτού του κινδύνου.
Μετά την επέμβαση: Μετεγχειρητικά είναι άμεση η αποκατάσταση;
Η μόλυνση της εγχειρισμένης άρθρωσης από μικρόβια (λοίμωξη) είναι εξαιρετικά σπάνια, είναι όμως σοβαρή επιπλοκή και μερικές φορές απαιτεί την αφαίρεση της πρόθεσης (αναθεώρηση αρθροπλαστικής σε ένα ή δύο στάδια). Σε ορισμένες περιπτώσεις, η αντικατάσταση της πρόθεσης είναι αδύνατη και τότε η μόνη λύση είναι η ισχυρή ένωση των τμημάτων του γόνατος (αρθρόδεση). Η λοίμωξη μπορεί να προκαλέσει δυσκαμψία της άρθρωσης, ή να φτάσει στο οστό και να γίνει μόνιμη (χρόνια λοίμωξη). Ευτυχώς, η περίπτωση αυτή είναι εξαιρετικά σπάνια. Για να αποφύγουμε αυτό τον κίνδυνο, δεν πρέπει να είστε άρρωστος (φορέας μικροβίων) πριν, κατά τη διάρκεια ή μετά την επέμβαση, διότι τα μικρόβια, συνήθως, καταλήγουν να προσβάλουν την πρόθεση, ακόμα και αρκετά χρόνια μετά.Ένα μικρό πρόβλημα στο δόντι, μια μόλυνση του δέρματος, κτλ., μπορεί να κρύβουν σημαντικό κίνδυνο. Για το λόγο αυτό, κρίνεται απαραίτητη μια προληπτική αντιβιοτική θεραπεία μερικών ημερών. Ο κίνδυνος δημιουργίας μικρών κομματιών πηκτού αίματος (θρόμβοι) στις φλέβες του ποδιού (φλεβοθρόμβωση) ή των πνευμόνων (πνευμονική εμβολή) είναι σημαντικός. Για το λόγο αυτό, ο γιατρός σας παίρνει συνήθως τις απαραίτητες προφυλάξεις (θεραπεία για να γίνει το αίμα πιο λεπτόρρευστο, ειδικές κάλτσες, κτλ.). Ορισμένα άτομα έχουν κακό κυκλοφορικό σύστημα, που αυξάνει αυτόν τον κίνδυνο. Τα ράμματα σε περιοχές που έχουν συρραφεί, στους μυς, τους τένοντες ή σε άλλο στοιχείο που επενέβη ο χειρουργός, μπορεί να σπάσουν. Εάν τα υλικά που τοποθετήθηκαν, μετακινηθούν μετά την επέμβαση, μπορεί να τραυματίσουν αιμοφόρα αγγεία, νεύρα ή άλλο στοιχείο της άρθρωσης. Μερικές φορές, παρά την τέλεια τοποθέτηση της πρόθεσης, οι πόνοι επιμένουν. Είναι, ωστόσο, ελαφριάς μορφής. Δεν υπάρχει εξήγηση για την επιπλοκή αυτή. Το γόνατο ορισμένων ασθενών χωλαίνει γιατί είναι δύσκαμπτο ή γιατί οι μύες δεν είναι αρκετά δυνατοί. Εάν το γόνατο παραμένει δύσκαμπτο παρά την τοποθέτηση πρόθεσης, συνήθως, οφείλεται στην κατάστασή του πριν την επέμβαση. Το ίδιο ισχύει και στην περίπτωση που το πόδι αποκλίνει από τον άξονα. Τα προβλήματα αυτά δεν μπορούν πάντα να αποκατασταθούν τελείως. Ο χειρουργός καλείται να επιλέξει την καλύτερη δυνατή και κατάλληλη λύση, ακόμα και αν φαίνεται μερικώς ικανοποιητική.
Τις επόμενες μέρες ή εβδομάδες της επέμβασης, το γόνατο μπορεί να πρηστεί, να γίνει δύσκαμπτο και να πονάει. Το δέρμα ερεθίζεται και κοκκινίζει. Αυτή η πολύ σπάνια αντίδραση ονομάζεται αλγοδυστροφία. Η δυσκαμψία χρειάζεται αρκετούς μήνες για να υποχωρήσει. Τα διάφορα στοιχεία της πρόθεσης μπορεί να υποστούν εξάρθρωση (εξάρθρημα). Είναι όμως σπάνια περίπτωση. Εξαιρετικά σπάνιο, ωστόσο, τμήματα της πρόθεσης μπορεί να σπάσουν, καταστρέφοντας ή όχι το οστό. Είναι πιθανό, με το πέρασμα του χρόνου να χάσει τη σταθερότητά της (χαλάρωση). Παράγονται μικροκινήσεις ανάμεσα στην πρόθεση και το οστό, που μπορεί να προκαλέσουν νέους πόνους ή αναπηρία. Σε αυτή την περίπτωση, το υλικό πρέπει να αντικατασταθεί.
Εάν τα οστά σας είναι εύθραστα, αν υποφέρετε από οστεοπόρωση (ασθένεια των οστών), ή αν είστε ηλικιωμένος, ο κίνδυνος σπασίματος (κάταγμα) κατά τη διάρκεια ή μετά την επέμβαση είναι θεωρητικά αυξημένος, όπως και ο κίνδυνος χαλάρωσης. Ο χειρουργός, ωστόσο, προσαρμόζει την τεχνική του και το είδος της πρόθεσης στον τύπο των οστών του κάθε ασθενή, για να αποτρέψει αυτού του είδους τα προβλήματα.
Σε περίπτωση προβλήματος
Αν διαπιστώσετε οτιδήποτε μη φυσιολογικό μετά την επέμβαση (πόνος, αποχρωματισμός του δέρματος, περίεργα ενοχλήματα, κτλ), μη διστάσετε να μιλήσετε με το χειρουργό σας, ακόμα και αν η ενόχληση σας φαίνεται ασήμαντη. Είναι ο αρμόδιος να σας βοηθήσει, καθώς γνωρίζει ακριβώς την περίπτωσή σας. Εάν τραυματιστείτε στο γόνατο (πτώση, ατύχημα, κτλ) και μεταφερθείτε στα επείγοντα, ενημερώστε την ιατρική ομάδα ότι έχετε υποβληθεί σε αρθροπλαστική γόνατος. Ίσως χρειαστεί να υποβληθείτε σε ακτινογραφία για τον έλεγχο του γόνατος. Το ιδανικό είναι να σας εξετάσει το συντομότερο δυνατό ο χειρουργός σας, καθώς είναι ο αρμόδιος να εκτιμήσει τα αποτελέσματα της ακτινογραφίας. Η ζωή των ασθενών αλλάζει χάρη στην αρθροπλαστική γόνατος. Πρόκειται για επέμβαση ακριβείας με εξαιρετικά αποτελέσματα που αλλάζει την καθημερινή ποιότητα ζωής των ασθενών.
Για περισσότερες πληροφορίες, την τιμή και το κόστος της επέμβασης παρακαλώ επικοινωνήστε μαζί μας.