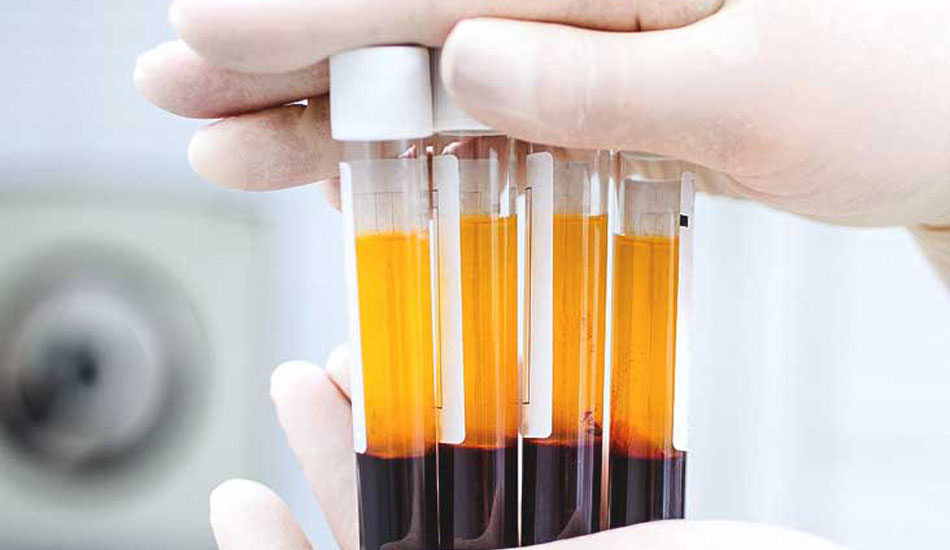
Βλαστοκύτταρα: Θεραπεία για Γόνατο – Ισχίο – Ώμο
Τρίτη, 30 Ιουνίου 2020 by Roidisnt
- Published in Υπηρεσίες
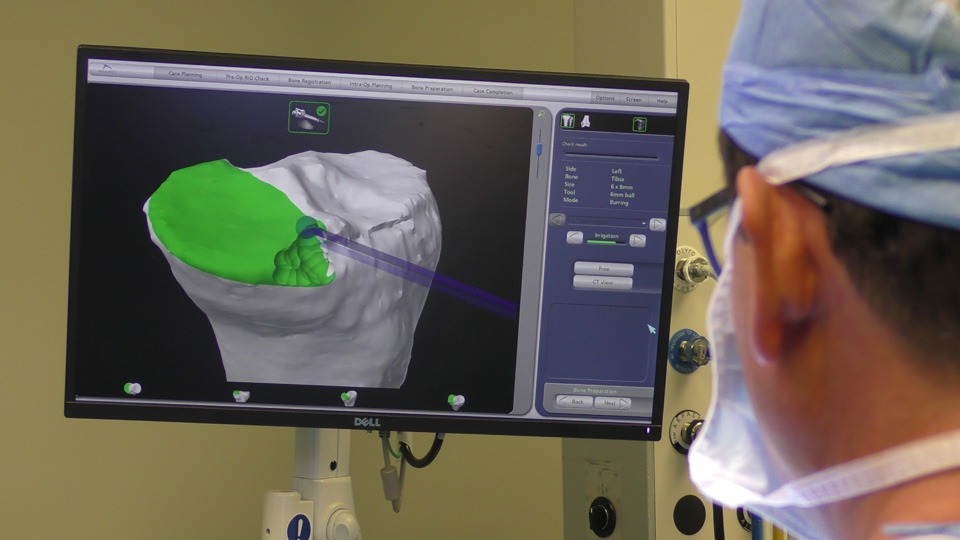
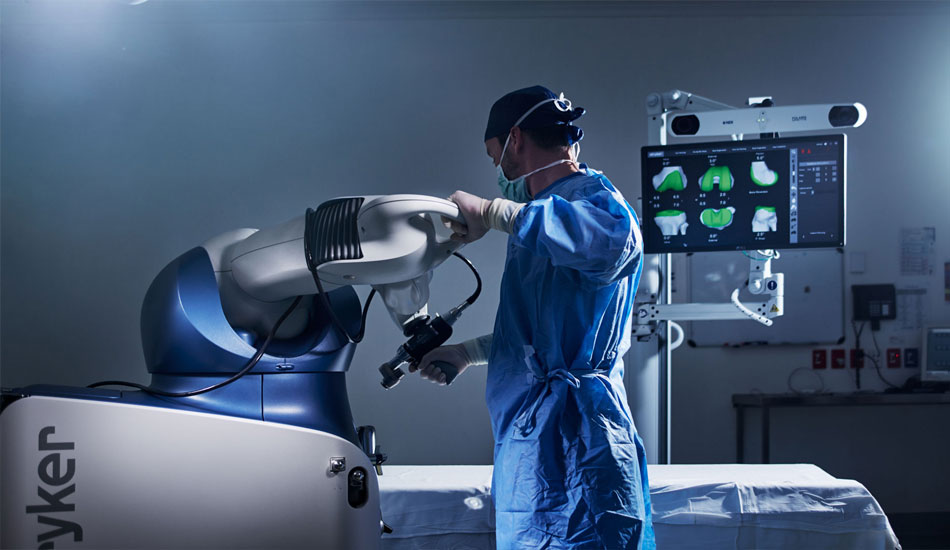
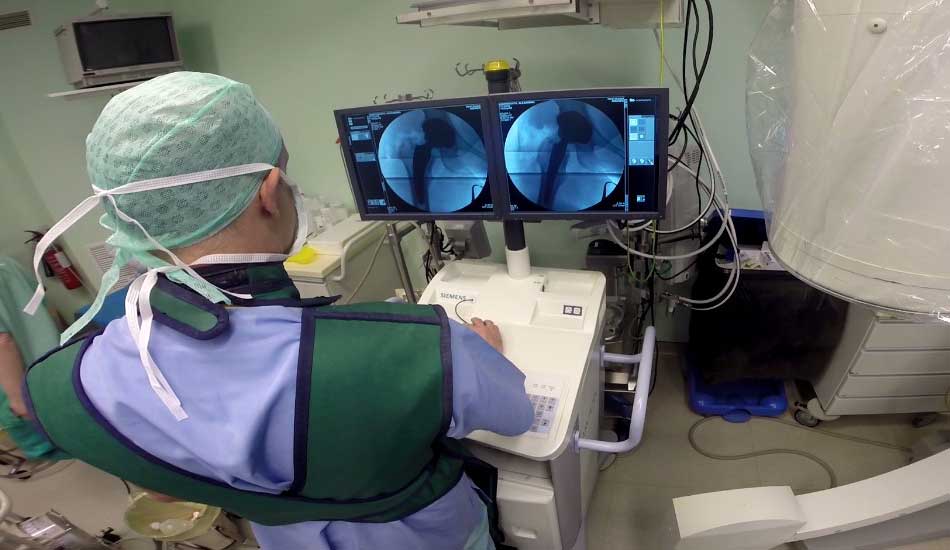
Ρομποτική Μονοδιαμερισματική Αρθροπλαστική Γόνατος ΜΑΚΟ
Πέμπτη, 20 Φεβρουαρίου 2020 by Roidisnt
- Published in Υπηρεσίες
Tagged under: ERAS, fast track, medial unicompartmental arthroplasty, MIS, outpatient surgery, robotic surgery, αθλητική επάνοδος, αποκατάσταση, αρθρίτιδα γόνατος, αρθροπλαστική γόνατος, βλάβη χόνδρου, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, ΜΑΚΟ, μεγάλη χειρουργική εμπειρία, μερική αρθροπλαστική γόνατος, μικρή τομή, μονοδιαμερισματική αρθροπλαστική γόνατος, μονοήμερη νοσηλεία, νέα μέθοδος, πρόσθιος χιαστός, προσιτό κόστος, ρομποτική αρθροπλαστική γόνατος, ρομποτική μονοδιαμερισματική αρθροπλαστική γόνατος, ρομποτική χειρουργική, ταχεία αποκατάσταση
Ρομποτική Αρθροπλαστική Γόνατος ΜΑΚΟ
Πέμπτη, 20 Φεβρουαρίου 2020 by Roidisnt
- Published in Υπηρεσίες
Tagged under: ERAS, fast track, KneeAlign2, MIS, outpatient surgery, robotic surgery, αποκατάσταση, αρθρίτιδα γόνατος, αρθροπλαστική γόνατος, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, ΜΑΚΟ, μεγάλη χειρουργική εμπειρία, μικρή τομή, μονοήμερη νοσηλεία, νέα μέθοδος, οχι μετάγγιση αίματος, προσιτό κόστος, ρομποτική αρθροπλαστική γόνατος, ρομποτική χειρουργική, ταχεία αποκατάσταση, ψηφιακή πλοήγηση
Ρομποτική Αρθροπλαστική Ισχίου ΜΑΚΟ
Πέμπτη, 20 Φεβρουαρίου 2020 by Roidisnt
- Published in Υπηρεσίες
Tagged under: ALMIS supine, ERAS, fast track, MIS, outpatient surgery, robotic surgery, ανώδυνη βάδιση, αποκατάσταση, αρθροπλαστική ισχίου, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, ελάχιστος μετεγχειρητικός πόνος, κάταγμα ισχίου, ΜΑΚΟ, μεγάλη χειρουργική εμπειρία, μονοήμερη νοσηλεία, νέα μέθοδος, νέκρωση κεφαλής μηριαίου, οστεονέκρωση ισχίου, προσιτό κόστος, ρομποτική αρθροπλαστική ισχίου, ρομποτική χειρουργική, ταχεία αποκατάσταση
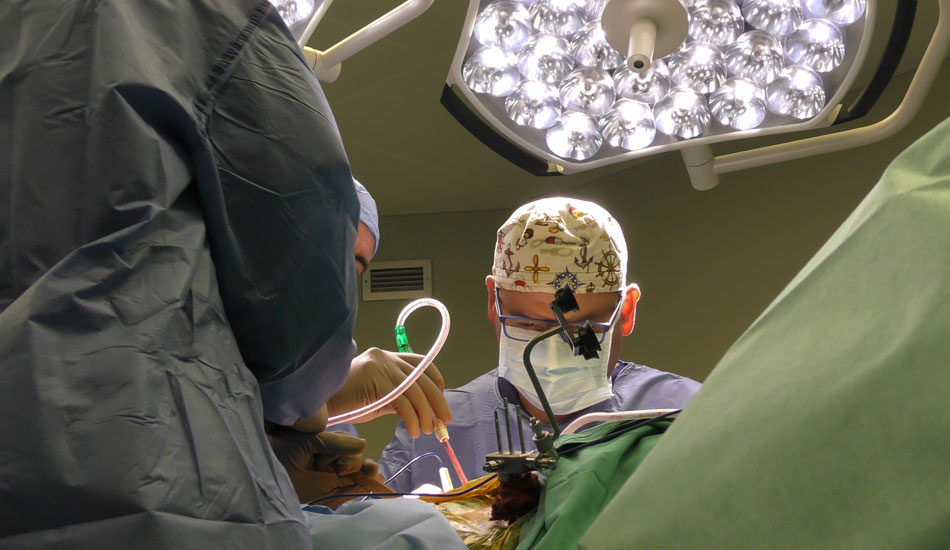
Αρθροσκοπική Αποκατάσταση Ρήξεων Πρόσθιου Χιαστού
Δευτέρα, 18 Ιουνίου 2018 by Roidisnt
- Published in Υπηρεσίες
Tagged under: All inside, Anterior cruciate reconstruction, bucket handle, ERAS, fast track, MIS, outpatient surgery, αθλητική επάνοδος, αρθρίτιδα γόνατος, αρθροσκόπηση γόνατος, βλάβη χόνδρου, βλαστοκύτταρα, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, μεγάλη χειρουργική εμπειρία, μεταμόσχευση χόνδρου, μικρή τομή, μονοήμερη νοσηλεία, μόσχευμα χιαστού, νέα μέθοδος, οπίσθιοι μηριαίοι, πρόσθιος χιαστός, προσιτό κόστος, ρήξη μηνίσκου, ρήξη πρόσθιου χιαστού, ταχεία αποκατάσταση
Αρθροσκοπική Αποκατάσταση Αθλητικών Κακώσεων Γόνατος
Κυριακή, 17 Ιουνίου 2018 by Roidisnt
- Published in Υπηρεσίες
Tagged under: bucket handle, ERAS, fast track, MIS, outpatient surgery, αθλητική επάνοδος, αρθροσκόπηση γόνατος, βλάβη χόνδρου, βλαστοκύτταρα, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, μεγάλη χειρουργική εμπειρία, μεταμόσχευση χόνδρου, μικρή τομή, μικροκατάγματα, μονοήμερη νοσηλεία, μόσχευμα χιαστού, νέα μέθοδος, πρόσθιος χιαστός, προσιτό κόστος, ρήξη μηνίσκου, ρήξη πρόσθιου χιαστού, ταχεία αποκατάσταση
Εξατομικευμένη Ολική Αρθροπλαστική Γόνατος
Κυριακή, 17 Ιουνίου 2018 by Roidisnt
- Published in Υπηρεσίες
Tagged under: ERAS, fast track, MIS, outpatient surgery, patient specific instrumentation, PSI, αποκατάσταση, αρθρίτιδα γόνατος, αρθροπλαστική γόνατος, βλάβη χόνδρου, γόνατο κατά παραγγελία, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, εξατομικευμένη αρθροπλαστική γόνατος, μεγάλη χειρουργική εμπειρία, μικρή τομή, μονοήμερη νοσηλεία, νέα μέθοδος, παραμόρφωση γόνατος, προσιτό κόστος, ταχεία αποκατάσταση
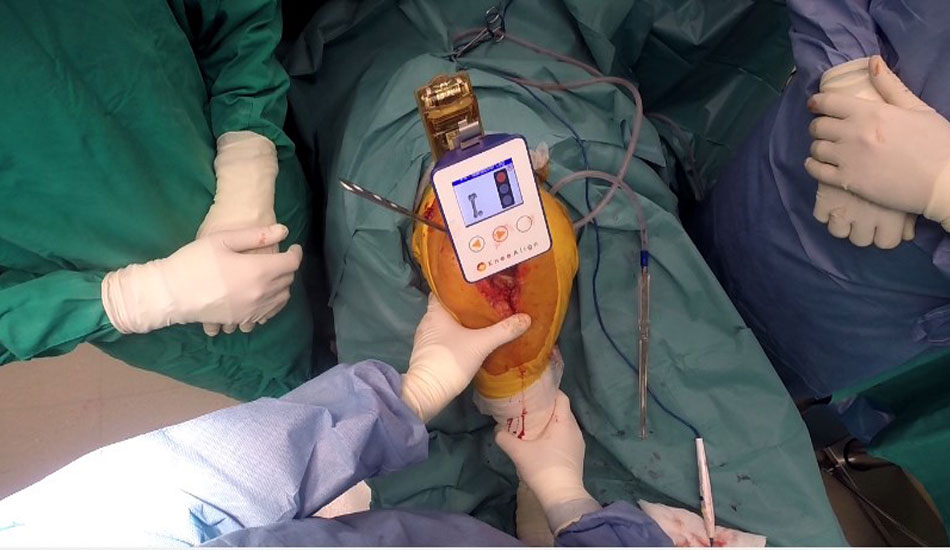
Aρθροπλαστική γόνατος με το βραβευμένο σύστημα ψηφιακής πλοήγησης KneeAlign2
Κυριακή, 17 Ιουνίου 2018 by Roidisnt
Το πιο σύγχρονο σύστημα ψηφιακής πλοήγησης (KneeAlign2™ – OrthAlign) το οποίο αναπτύχθηκε σε ένα από τα μεγαλύτερα Ορθοπαιδικά Νοσοκομεία παγκοσμίως (Hospital for Special Surgery, New York, USA), χρησιμοποιεί ειδικούς αισθητήρες κίνησης (γυροσκόπιο και επιταχυνσιόμετρο) και μέσω ενός ειδικού λογισμικού που είναι ενσωματωμένο σε φορητό υπολογιστή μιας χρήσεως, διαβιβάζει σε πραγματικό χρόνο στον Ορθοπαιδικό Χειρουργό τις
- Published in Υπηρεσίες
Tagged under: ERAS, fast track, KneeAlign2, MIS, outpatient surgery, robotic surgery, αθλητική επάνοδος, ανώδυνη βάδιση, αποκατάσταση, αρθρίτιδα γόνατος, αρθροπλαστική γόνατος, ελάχιστη επεμβατικότητα, ΜΑΚΟ, μεγάλη χειρουργική εμπειρία, μικρή τομή, μονοήμερη νοσηλεία, νέα μέθοδος, οχι μετάγγιση αίματος, οχι μετε, οχι μετεγχειρητικός πόνος, παθητικό ρομποτικό σύστημα, παραμόρφωση γόνατος, προσιτό κόστος, ρομποτική αρθροπλαστική γόνατος, ρομποτική χειρουργική, ταχεία αποκατάσταση, ψηφιακή πλοήγηση
Ολική Αρθροπλαστική Ισχίου Ελάχιστης Επεμβατικότητας ALMIS
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: ALMIS, ALMIS supine, ERAS, fast track, MIS, outpatient surgery, robotic surgery, ανώδυνη βάδιση, αποκατάσταση, αρθροπλαστική ισχίου, βλάβη χόνδρου, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, κάταγμα ισχίου, ΜΑΚΟ, μεγάλη χειρουργική εμπειρία, μονοήμερη νοσηλεία, νέα μέθοδος, νέκρωση κεφαλής μηριαίου, οστεονέκρωση ισχίου, οχι μετάγγιση αίματος, προσιτό κόστος, ρομποτική αρθροπλαστική ισχίου, ρομποτική χειρουργική, ταχεία αποκατάσταση
Περιπροθετικές Λοιμώξεις Ισχίου & Γόνατος
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: biofilm, fast track, αναθεώρηση αρθροπλαστικής γόνατος, αναθεώρηση αρθροπλαστικής ισχίου, αναθεώρηση σε δύο στάδια, αναθεώρηση σε ένα στάδιο, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, ελάχιστος μετεγχειρητικός πόνος, εξειδίκευση σε Αμερική, εξειδίκευση σε αναθεωρήσεις αρθροπλαστικών γόνατος, εξειδίκευση σε αναθεωρήσεις αρθροπλαστικών ισχίου, λοίμωξη αρθροπλαστικής, λοίμωξη αρθροπλαστικής γόνατος, μεγάλη χειρουργική εμπειρία, προσιτό κόστος, ρομποτική αρθροπλαστική γόνατος, ρομποτική αρθροπλαστική ισχίου, ρομποτική χειρουργική, σύγχρονα υλικά τιτανίου
Ορθοπαιδικές Λοιμώξεις
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Αρθροσκοπική Αποκατάσταση Ρήξεων Μηνίσκου
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: bucket handle, ERAS, fast track, MIS, outpatient surgery, αθλητές υψηλού επιπέδου, αθλητική επάνοδος, ανώδυνη βάδιση, αποκατάσταση, αρθροσκόπηση γόνατος, βλάβη χόνδρου, βλαστοκύτταρα, γρήγορο περπάτημα, ελάχιστη επεμβατικότητα, μεγάλη χειρουργική εμπειρία, μεταμόσχευση χόνδρου, μικρή τομή, μικροκατάγματα, μονοήμερη νοσηλεία, νέα μέθοδος, ποδοσφαιριστές, προσιτό κόστος, ρήξη μηνίσκου, ρήξη πρόσθιου χιαστού, ταχεία αποκατάσταση
Ορθοπαιδική Τραυματολογία
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: external fixation, fast track, intramedullary nailing, minimal invasive plate osteosynthesis, MIPO, ORIF, αρθροπλαστική ώμου, διατροχαντήριο κάταγμα, ελάχιστη επεμβατικότητα, ενδομυελική ήλωση, εξωτερική οστεοσύνθεση, εσωτερική οστεοσύνθεση, ημιαρθροπλαστική ώμου, κάταγμα, κάταγμα αστραγάλου, κάταγμα γόνατος, κάταγμα ισχίου, κάταγμα κνήμης, κάταγμα μηρού, κάταγμα πηχεοκαρπικής, κάταγμα ποδοκνημικής, κάταγμα ώμου, μεγάλη χειρουργική εμπειρία, νέα μέθοδος, προσιτό κόστος, συνδεσμικές κακώσεις γόνατος, ταχεία αποκατάσταση, υποκεφαλικό κάταγμα
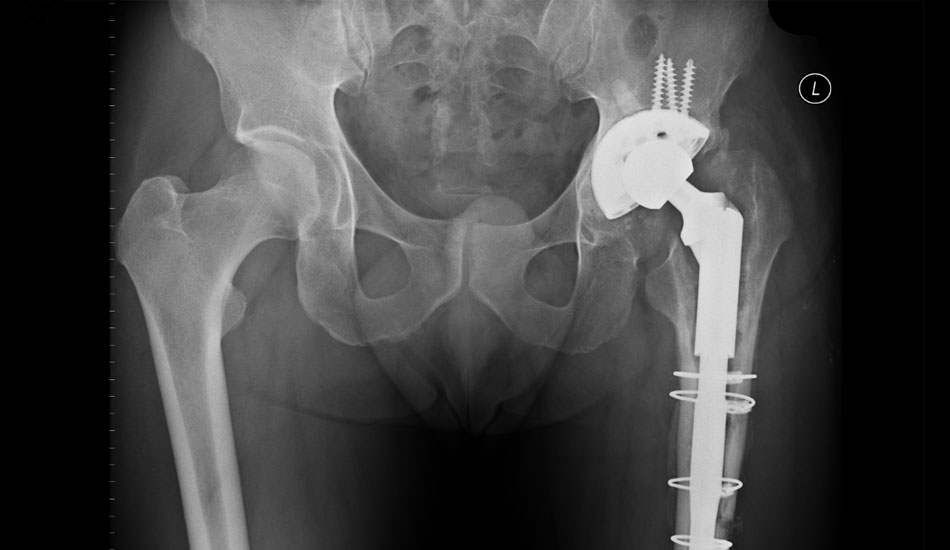
Αναθεώρηση αρθροπλαστικής ισχίου
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
Η άρθρωσή σας έχει αντικατασταθεί στο παρελθόν με πρόθεση (αρθροπλαστική ισχίου). Αποτελείται από ένα τμήμα τοποθετημένο στο μηριαίο (στυλεός πρόθεσης) και ένα δεύτερο, που αντικαθιστά την κεφαλή του μηριαίου (κεφαλή πρόθεσης). Εάν αντικατασταθεί και η κοιλότητα της λεκάνης (κοτύλη), προστίθεται και ένα τρίτο τεχνητό μέρος σε σχήμα κούπας (κυπέλλιο). Τα μέρη της τεχνητής άρθρωσης στερεώνονται
- Published in Υπηρεσίες
Tagged under: ALMIS, ALMIS supine, ERAS, fast track, MIS, outpatient surgery, robotic surgery, αλλαγή αρθροπλαστικής ισχίου, αναθεώρηση αρθροπλαστικής ισχίου, ανισοσκελία, ανώδυνη βάδιση, αποτυχία αρθροπλαστικής ισχίου, αρθροπλαστική ισχίου, αστάθεια αρθροπλαστικής ισχίου, εξάρθρημα αρθροπλαστικής ισχίου, λοίμωξη αρθροπλαστικής, λοίμωξη αρθροπλαστικής ισχίου, ΜΑΚΟ, μεγάλη χειρουργική εμπειρία, νέα μέθοδος, πόνος μετά από αρθροπλαστική ισχίου, προσιτό κόστος, συγγενές εξάρθρημα ισχίου, σύγχρονα υλικά τιτανίου, ταχεία αποκατάσταση
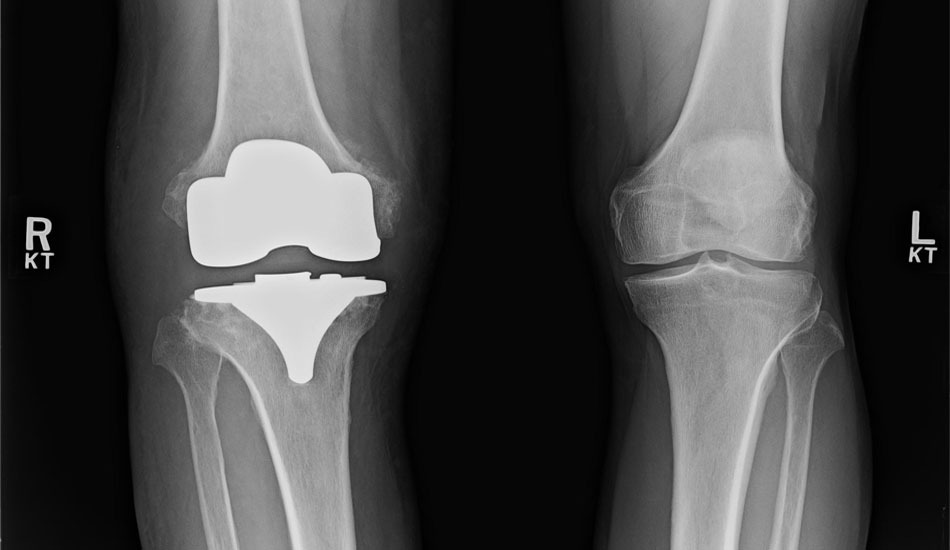
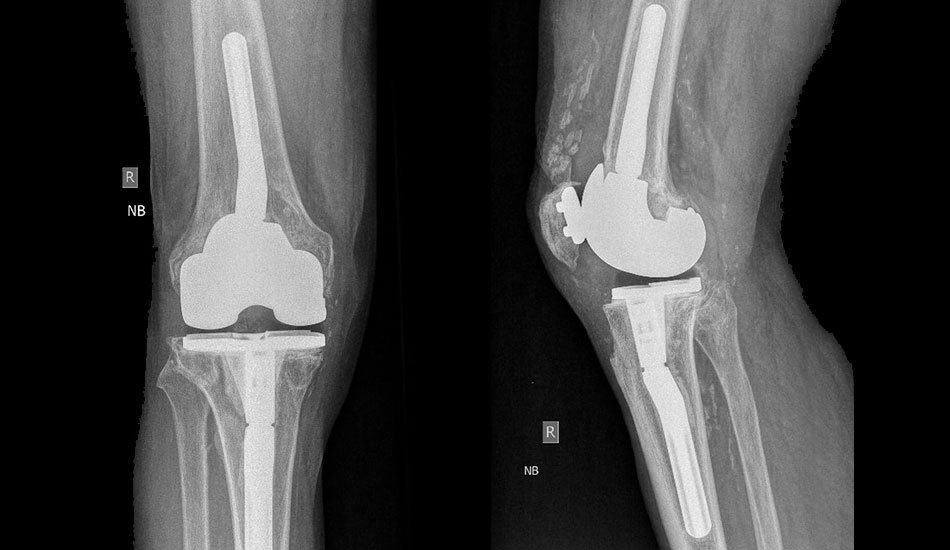
Αναθεώρηση αρθροπλαστικής γόνατος
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
Όταν έχετε υποβληθεί σε αρθροπλαστική γόνατος στο παρελθόν λόγω οστεοαρθρίτιδας τα τεχνητά μέρη της άρθρωσης είναι στερεωμένα στο οστό με ή χωρίς τη χρήση ειδικού τσιμέντου. Μετά από κάποια χρόνια (15-20 συνήθως) μια πρόθεση μπορεί να μην λειτουργεί σωστά και να υπάρχει πόνος. Σε ορισμένα σημεία η πρόθεση δεν εφάπτεται πια τέλεια με το οστό.
- Published in Υπηρεσίες
Tagged under: ERAS, fast track, robotic surgery, αλλαγή γόνατος, αλλαγή κούπας, αναθεώρηση αρθροπλαστικής γόνατος, αποκατάσταση, αποτυχία αρθροπλαστικής γόνατος, αρθρίτιδα γόνατος, γρήγορο περπάτημα, εξειδίκευση σε Αμερική, εξειδίκευση σε αναθεωρήσεις αρθροπλαστικών γόνατος, εξειδίκευση σε αναθεωρήσεις αρθροπλαστικών ισχίου, λοίμωξη, λοίμωξη αρθροπλαστικής, λοίμωξη αρθροπλαστικής γόνατος, ΜΑΚΟ, μεγάλη χειρουργική εμπειρία, νέα μέθοδος, οστεόλυση, προσιτό κόστος, σύγχρονα υλικά τιτανίου, ταχεία αποκατάσταση, χαλάρωση αρθροπλαστικής γόνατος
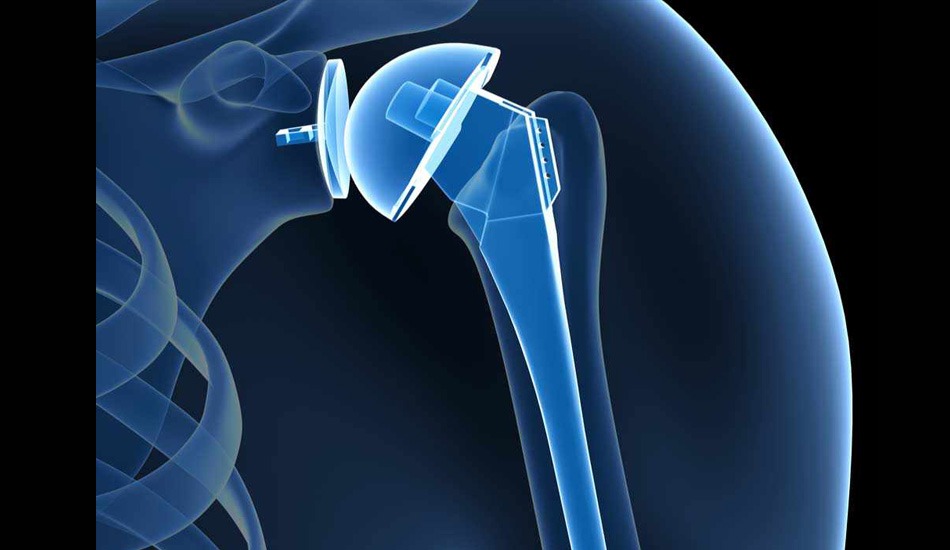
Αρθροπλαστική Ώμου
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: ERAS, fast track, MIS, outpatient surgery, ανάστροφη αρθροπλαστική ώμου, αποκατάσταση, αρθροπλαστική ώμου, αρθροσκόπηση ώμου, ελάχιστη επεμβατικότητα, ημιαρθροπλαστική ώμου, κάταγμα βραχιονίου οστού, μεγάλη χειρουργική εμπειρία, μικρή τομή, μονοήμερη νοσηλεία, νέα μέθοδος, προσιτό κόστος, σύγχρονα υλικά τιτανίου, ταχεία αποκατάσταση, υποκεφαλικό κάταγμα
Αρθροσκοπική Αποκατάσταση Αστάθειας Ώμου
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: Bankart lesion, fast track, outpatient surgery, Perthes lesion, SLAP lesion, αθλητική επάνοδος, αρθροσκόπηση ώμου, αστάθεια ώμου, βγαίνει ο ώμος, ελάχιστη επεμβατικότητα, εξάρθρημα ώμου, καθ'έξιν εξάρθρημα ώμου, μαγνητική αρθρογραφία ώμου, μαγνητική τομογραφία ώμου, μονοήμερη νοσηλεία, νέα μέθοδος, οπίσθια αστάθεια ώμου, πρόσθια αστάθεια ώμου, ρήξη στροφικού πετάλου, ρήξη υπερακάνθιου τένοντα, ταχεία αποκατάσταση, τενόδεση τένοντα δικεφάλου βραχιονίου, τενοντίτιδα δικεφάλου βραχιονίου, τενοτομή τένοντα δικέφαλου βραχιονίου, φεύγει ο ώμος
Αρθροσκοπική Αποκατάσταση Ρήξεων Στροφικού Πετάλου Ώμου
Σάββατο, 28 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: fast track, ακρώμιο, αρθροσκόπηση ώμου, αρθροσκοπικές άγκυρες, ελάχιστη επεμβατικότητα, εξειδίκευση σε αρθροσκοπική χειρουργική ώμου, μαγνητική αρθρογραφία ώμου, μαγνητική τομογραφία ώμου, μεγάλη χειρουργική εμπειρία, μονοήμερη νοσηλεία, νέα μέθοδος, πόνος στον ώμο, προσιτό κόστος, ρήξη στροφικού πετάλου, ρήξη υπακάνθιου τένοντα, ρήξη υπερακάνθιου τένοντα, ρήξη υποπλάτιου, σύγχρονα υλικά αρθροσκόπησης, ταχεία αποκατάσταση, τενόδεση τένοντα δικεφάλου βραχιονίου, τενοντίτιδα δικεφάλου βραχιονίου, τενοντίτιδα υπερακάνθιου, τενοτομή τένοντα δικέφαλου βραχιονίου, υπακρωμιακή προστριβή
Αρθροσκοπική Αποκατάσταση Αθλητικών Κακώσεων Ώμου
Σάββατο, 21 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: Bankart lesion, ERAS, fast track, MIS, outpatient surgery, Perthes lesion, SLAP lesion, αθλητική επάνοδος, ακρώμιο, αρθροσκόπηση ώμου, ασβεστοποιός τενοντίτιδα, αστάθεια ώμου, βγαίνει ο ώμος, βλάβη χόνδρου, βλαστοκύτταρα, Εγχυση κορτιζόνης, έγχυση υαλουρονικού οξέος, ελάχιστη επεμβατικότητα, εξάρθρημα ώμου, εξειδίκευση σε αρθροσκοπική χειρουργική ώμου, καθ'έξιν εξάρθρημα ώμου, μαγνητική αρθρογραφία ώμου, μαγνητική τομογραφία ώμου, μεγάλη χειρουργική εμπειρία, μονοήμερη νοσηλεία, νέα μέθοδος, οπίσθια αστάθεια ώμου, πόνος στον ώμο, ρήξη στροφικού πετάλου, ρήξη υπακάνθιου τένοντα, ρήξη υπερακάνθιου τένοντα, ρήξη υποπλάτιου, σύνδρομο υπακρωμιακής προστριβής, ταχεία αποκατάσταση, τενόδεση τένοντα δικεφάλου βραχιονίου, τενοντίτιδα δικεφάλου βραχιονίου, τενοντίτιδα υπερακάνθιου, τενοτομή τένοντα δικέφαλου βραχιονίου, υπακρωμιακή προστριβή
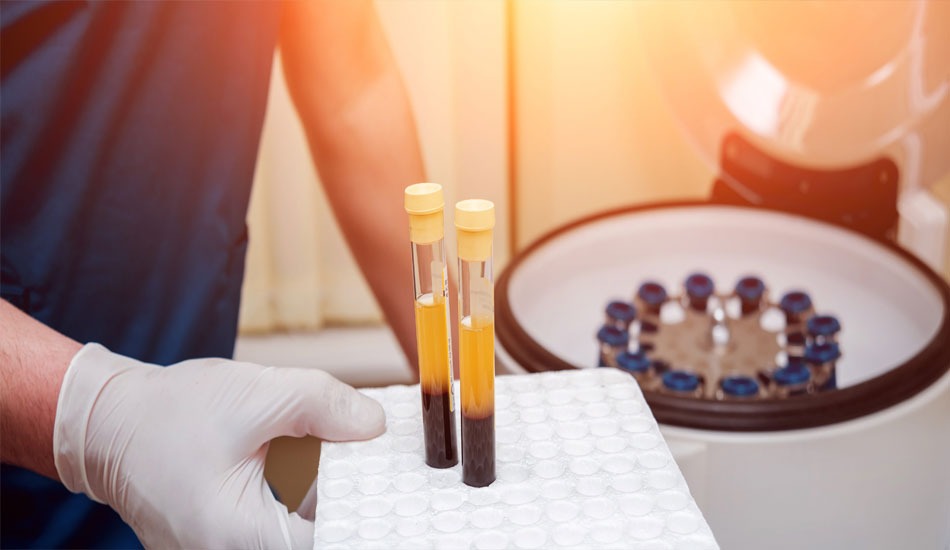
Θεραπεία PRP
Σάββατο, 21 Οκτωβρίου 2017 by Roidisnt
- Published in Υπηρεσίες
Tagged under: PRP, ασβεστοποιός τενοντίτιδα, βλάβη χόνδρου, βλαστοκύτταρα, Εγχυση κορτιζόνης, έγχυση υαλουρονικού οξέος, εγχυση υπό υπερηχογραφικό έλεγχο, Επικονδυλίτιδα αγκώνα, οστεαρθρίτιδα γόνατος, οστεοαρθρίτιδα ισχίου, οστεοαρθρίτιδα ώμου, ρήξη μηνίσκου, ρήξη στροφικού πετάλου, ρήξη υπακάνθιου τένοντα, ρήξη υπερακάνθιου τένοντα, ρήξη υποπλάτιου, τενοντίτιδα αχίλλειου τένοντα, τενοντίτιδα δικεφάλου βραχιονίου, τενοντίτιδα υπερακάνθιου, υπέρηχος γόνατος, υπέρηχος μυοσκελετικού, υπέρηχος ώμου, χόνδρινες βλάβες γόνατος
- 1
- 2