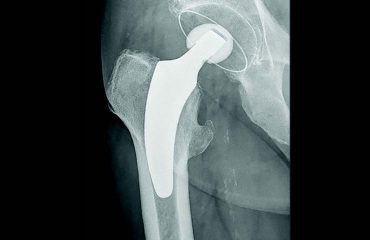
Γράφει ο Ορθοπαιδικός Χειρουργός Δρ. Ροΐδης Θ. Νικόλαος
Τι είναι το ισχίο;
Το ισχίο είναι η άρθρωση που ενώνει τη λεκάνη με το μηρό. Στηρίζει το βάρος του σώματος και συμβάλλει στο περπάτημα.
Από τι αποτελείται το ισχίο;
Το μηριαίο είναι το οστό που βρίσκεται στο εσωτερικό του μηρού. Στην άρθρωση του ισχίου, το ανώτερο μέρος του μηριαίου οστού (κεφαλή μηριαίου), θηλυκώνει σε μια κοιλότητα της λεκάνης, που ονομάζεται κοτύλη. Οι δυο επιφάνειες της άρθρωσης, που εφάπτονται, καλύπτονται από ένα σχετικά μαλακό ιστό, που ονομάζεται χόνδρος και τους επιτρέπει να γλιστρούν μεταξύ τους εύκολα και ανώδυνα. Η άρθρωση σταθεροποιείται από ένα σάκο (αρθρικός θύλακος) και περιβάλλεται από ένα υγρό (αρθρικό υγρό), που χρησιμεύει ως λιπαντικό, διευκολύνοντας την κίνηση, όπως το λάδι τα γρανάζια μιας μηχανής. Γύρω από την άρθρωση βρίσκονται αρκετοί μύες και προσφύσεις (τένοντες), που τους συνδέουν με τα οστά. Οι μύες κινούν το ισχίο και το γόνατο. Οι μύες αυτοί είναι ιδιαίτερα δυνατοί, καθώς συμβάλλουν στην ισορροπία του σώματος και το περπάτημα. Πρέπει να συνεργάζονται τέλεια, για να μπορείτε να περπατάτε φυσιολογικά.
Κάταγμα Ισχίου – Ράγισμα (Σπάσιμο) Γοφού: Ποια είναι τα είδη;
Τα κατάγματα ίσχίου χωρίζονται σε δύο μεγάλες κατηγορίες, τα ενθοαρθρικά (υποκεφαλικό) και εξωαρθρικά (διατροχαντήριο και υποτροχαντήριο). Αυτά παίρνουν το όνομά τους από το τμήμα του μηριαίου οστού που προσβάλλεται και μεταξύ διαφέρουν σε πολλά σημεία, για παράδειγμα ως προς τις επιπλοκές ή την αποκατάσταση.
Κάταγμα Ισχίου Υποκεφαλικό
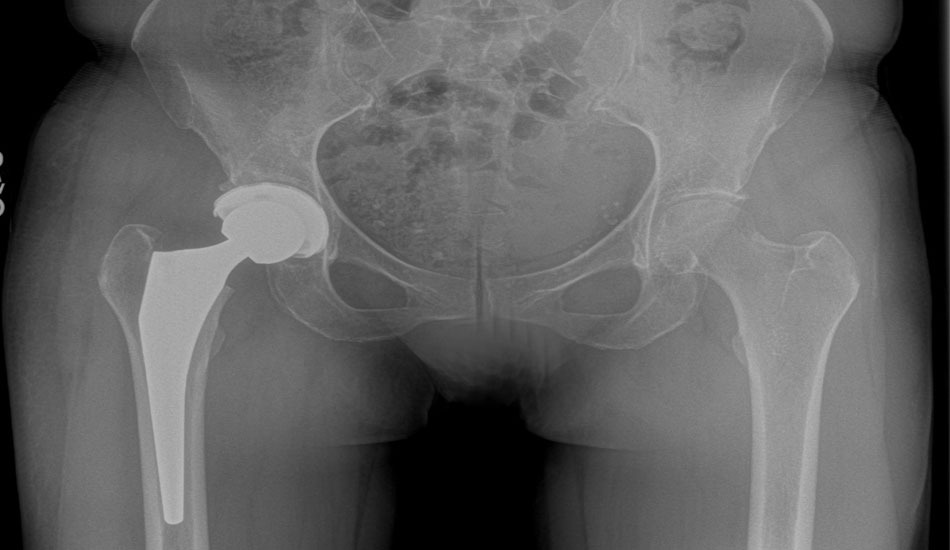
Το υποκεφαλικό κάταγμα ισχίουείναι το πιο συχνό στις ηλικίες των 70 ετών (και ειδικά σε γυναίκες με οστεοπόρωση). Εντοπίζεται στον αυχένα του μηριαίου οστού που βρίσκεται ενδοαρθρικά. Ανάλογα με το πόσο σοβαρό είναι το κάταγμα, η μηριαία κεφαλή μπορεί να φτάσει να νεκρωθεί και να διακοπεί η κυκλοφορία του αίματος.
Κάταγμα Ισχίου Διατροχαντήριο
Το διατροχαντήριο κάταγμα ισχίου καταγράφεται ανάμεσα στο μείζονα και ελάσσονα τροχαντήρα. Η συνήθης αιτία αυτού του κατάγματος είναι η πτώση. Το οστό στην περιοχή αυτή έχει σπογγώδη μορφή, συνεπώς το κάταγμα είναι αρκετά σοβαρό.
Κάταγμα Ισχίου Υποτροχαντήριο
Το ίδιο σοβαρό με το διατροχαντήριο κάταγμα ισχίου. Η εμφάνισή του γίνεται κάτωθεν του ελάσσονος τροχαντήρα, έξω από την άρθρωση. Είναι πολύ σημαντική η έγκαιρη και έγκυρη διάγνωση από τον ορθοπαιδικό χειρουργό, καθώς μπορεί να έχει επηρεάσει ένα μεγάλο μέρος της περιοχής.
Κάταγμα Ισχίου: Ποια είναι τα βασικότερα συμπτώματα;
Το ισχίο σας πονάει. Ο πόνος, συνήθως, εστιάζεται στη βουβωνική περιοχή και στην εξωτερική πλευρά του ισχίου. Η άρθρωση γίνεται πολύ επώδυνη δυσκολεύοντας τις κινήσεις σας. Υπάρχει αδυναμία φόρτισης και αυτόνομης βάδισης. Το σκέλος παρουσιάζει συνήθως βράχυνση και εξωτερική στροφή.
Κάταγμα Ισχίου – Διάγνωση: Τί εξετάσεις χρειάζονται;
Ο γιατρός, για να διαπιστώσει τη σοβαρότητα της κατάστασής σας, βασίζεται σε:
- βαρύτητα συμπτωμάτων που υποδηλώνουν κάποιο κάταγμα ισχίου
- η πλήρης αδυναμία φόρτισης
- η παραμόρφωση του σκέλους σε βράχυνση και εξωτερική στροφή
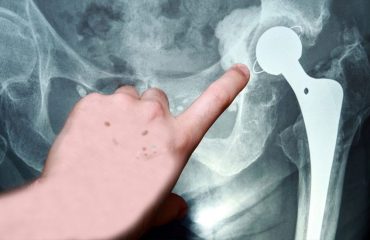
Η ακτινογραφία είναι η τεχνική, που χρησιμοποιεί ακτίνες (τις ακτίνες X), για να δούμε τα οστά στο εσωτερικό του σώματος. Η απλή ακτινογραφία λεκάνης θα βοηθήσει στην αναγνώριση του τύπου του κατάγματος. Αν το κάταγμα είναι ρωγμώδες δεν αρκεί μια απλή ακτινογραφία και πιθανώς θα χρειασθεί αξονική ή μαγνητική τομογραφία σε κάποιες περιπτώσεις.
Γιατί η αναγνώριση του τύπου του κατάγματος είναι τόσο σημαντική;
Είναι σημαντική γιατί θα καθορίσει το είδος της επέμβασης που θα χρειασθεί για την αντιμετώπιση του κατάγματος η οποία διαφέρει σημαντικά ανάλογα με τον τύπο του κατάγματος και την ηλικία του ασθενούς. Το σπάσιμο του ισχίου αντιμετωπίζεται διαφορετικά σε μεγάλη ηλικία ή ηλικιωμένους και διαφορετικά σε μικρότερες ηλικίες.
Ποιες οι συνηθισμένες επεμβάσεις για την αντιμετώπιση των καταγμάτων του ισχίου;
Εισαγωγή στο νοσοκομείο
Στις περισσότερες περιπτώσεις χρειάζεται εισαγωγή του ασθενούς στο Νοσοκομείο για την εκτίμηση της γενικότερης κατάστασης της υγείας του έτσι ώστε να μπορούμε να προχωρήσουμε με ασφάλεια στην προτεινόμενη χειρουργική θεραπεία.
Πριν την επέμβαση
Είναι λογικό ότι η καλή γενική κατάσταση συμβάλλει στο επιτυχές αποτέλεσμα. Πριν την επέμβαση και με βάση τον προεγχειρητικό έλεγχο ο αναισθησιολόγος προτείνει την κατάλληλη μέθοδο αναισθησίας για εσάς και σας δίνει οδηγίες που πρέπει να ακολουθήσετε.
Η αναισθησία
Στη διάρκεια της επέμβασης συνήθως αναισθητοποιείται το κάτω μέρος του σώματος με ένεση στην πλάτη σας (επισκληρίδιος ή ραχιαία αναισθησία). Η πιο σύγχρονη επιλογή είναι η ραχιαία αναισθησία (light spinal) γιατί διάφορες μελέτες καταδεικνύουν μικρότερο ποσοστό επιπλοκών σε σχέση με την γενική αναισθησία αλλά και ταχύτερη και καλύτερη μετεγχειρητική κινητοποίηση των ασθενών. Τα τελευταία χρόνια η ανάπτυξη πρωτοκόλλων ταχείας κινητοποίησης (fast track protocols) βοηθά πολύ στην πολύ γρήγορη ανάνηψη όσο και αποκατάσταση του ασθενούς.
Ποια η προετοιμασία της επέμβασης;
Η επέμβαση πραγματοποιείται σε χώρο (χειρουργείο), που υπόκειται σε αυστηρούς κανόνες υγιεινής και ασφάλειας. Οι κανόνες υγιεινής είναι πολύ σημαντικοί στις επεμβάσεις οστών, για αυτό η ιατρική ομάδα παίρνει ιδιαίτερες προφυλάξεις. Συνήθως, τοποθετείστε ξαπλωμένος ανάσκελα ή σε πλάγια θέση. Η θέση, ωστόσο, μπορεί να διαφέρει ανάλογα με την τεχνική που εφαρμόζει ο χειρουργός σας. Υπάρχουν διάφορες τεχνικές από τις οποίες ο χειρουργός σας καλείται να επιλέξει ανάλογα με την περίπτωσή σας και τις πρακτικές που εφαρμόζει. Στη διάρκεια της επέμβασης, ο χειρουργός πρέπει να προσαρμοστεί και πιθανώς να πραγματοποιήσει επιπλέον ενέργειες, που επιμηκύνουν την επέμβαση χωρίς, ωστόσο, να γίνεται πιο δύσκολη ή επικίνδυνη. Ο Ορθοπαιδικός Χειρουργός πέρα από τη φύση και τη θέση του κατάγματος (Υποκεφαλικό, Διατροχαντήριο η Υποτροχαντήριο), λαμβάνει πάντα υπόψη την ηλικία, τη γενική υγεία και το ιατρικό ιστορικό του ασθενή, καθώς τις συνήθειες του, ώστε να καταλήξει στον αποτελεσματικότερο τρόπο αντιμετώπισης του κατάγματος. Σπάνια ορισμένοι τύποι καταγμάτων μπορούν να θεωρηθούν αρκετά σταθεροί για να αντιμετωπιστούν με μη χειρουργική θεραπεία και απλά παρακολουθούνται συχνά για να μην υπάρξει επιδείνωση τους ή παρεκτόπιση. Επίσης, εξαιρετικά σπάνια κάποιοι ασθενείς ενδέχεται να είναι πολύ άρρωστοι για να υποβληθούν σε οποιαδήποτε μορφή αναισθησίας και χειρουργείου.
Χειρουργική θεραπεία για ενδαρθρικό κάταγμα ισχίου
Η χειρουργική αποκατάσταση για το ενδοαρθρικό κάταγμα ισχίου, αποφασίζεται αφού ληφθούν υπ’ όψιν ορισμένοι παράγοντες, όπως είναι η ηλικία του ασθενούς, η ποιότητα της βάδισής του πριν το κάταγμα (αν χρησιμοποιούσε βοηθήματα ή όχι) και η γενικότερη κατάσταση της υγείας του.
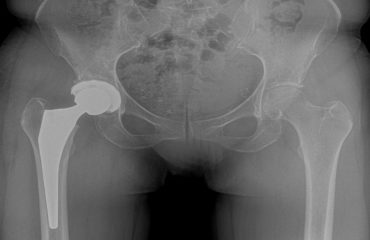
Αν ο ασθενής που υπέστη το κάταγμα είναι νέος σε ηλικία τότε στο χειρουργείο το κάταγμα σταθεροποιείται με ειδικές βίδες. Για μεγαλύτερους ασθενείς επιλέγεται η τεχνική ανάλογα με το πόσο το κάταγμα έχει επηρεάσει την κεφαλή του μηριαίου οστού. Συνεπώς μπορεί να γίνει είτε στερέωση με βίδες είτε μέσω ημιαρθροπλαστικής μερική αντικατάσταση της κεφαλής του μηριαίου οστού ή μέσω ολικής αρθροσπλαστικής ολική αντικατάσταση της κοτύλης πλέον.
Στην περίπτωση της μερικής ή ολικής αρθροπλαστικής, οι τελευταίες τεχνολογίες επιτρέπουν την πραγματοποίηση της επέμβασης με το σύστημα ΜΑΚΟ, που είναι ρομποτικά υποβοηθούμενο.
Σχόλια
Η ολική αρθροπλαστική ισχίουαποτελεί την επέμβαση του αιώνα μιας και έχει δώσει εξαιρετικές λύσεις σε περιπτώσεις ασθενών με πολύ σημαντικά κινητικά προβλήματα λόγω οστεοαρθρίτιδας. Εμπεριέχει, ωστόσο, κάποιους κινδύνους που πρέπει να λάβετε υπόψη σας, πριν αποφασίσετε να υποβληθείτε σε επέμβαση. Οι συνεχείς έρευνες εξελίσσουν τις τεχνικές (νέα υλικά, νέα συστήματα στερέωσης, κτλ.) και προσφέρουν συνεχώς αυξανόμενες εγγυήσεις για ένα ασφαλές αποτέλεσμα.
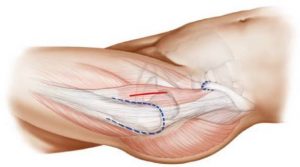 Η διαδικασία της επέμβασης
Η διαδικασία της επέμβασης
Η σημαντικότερη εξέλιξη στην χειρουργική του ισχίου τα τελευταία χρόνια είναι οι πρόσθιες προσπελάσεις ελάχιστης επεμβατικότητας (AMIS, ASI, ALMIS). Με την χρήση των τεχνικών αυτών και ιδιαίτερα με την τεχνική ALMIS σε ύπτια θέση δεν υπάρχει τραυματισμός ευγενών στοιχείων (αγγείων ή νεύρων) ή τραυματισμός μυών και τενόντων όπως στις παραδοσιακές οπίσθιες ή πλάγιες προσπελάσεις. Συνήθως, ο χειρουργός πραγματοποιεί μια τομή στην πρόσθια επιφάνεια του ισχίου. Το μέγεθος της τομής ποικίλλει ανάλογα με την τεχνική (περίπου 5-8 εκ.). Η άρθρωση βρίσκεται σε βάθος και ο χειρουργός χρειάζεται να έχει τέλεια οπτική επαφή, για να επέμβει. Μετά την τομή στο δέρμα, ο χειρουργός φθάνει στην άρθρωση του ισχίου χωρίς κανένα μυικό τραυματισμό χρησιμοποιώντας μεσοδιαστήματα μεταξύ συγκεκριμένων μυών. Στη συνέχεια, ανοίγει το σάκο (θύλακο), που περιβάλλει την άρθρωση. Η διαδικασία αυτή γίνεται με ιδιαίτερη ακρίβεια και περιορίζει στο ελάχιστο τον κίνδυνο βλαβών σε νεύρα, αιμοφόρα αγγεία ή μυς.
Η βασική επέμβαση
Ο χειρουργός «κόβει», βάσει προηγούμενων υπολογισμών, το ανώτερο τμήμα του μηριαίου (κεφαλή μηριαίου), που παρουσιάζει φθορά του χόνδρου και το αφαιρεί. Με ειδικές ράσπες δημιουργεί, στη συνέχεια, στο εσωτερικό του μηριαίου ένα τούνελ, για να τοποθετήσει το πρώτο τμήμα της πρόθεσης. Εάν η κοιλότητα στη λεκάνη (κοτύλη) παρουσιάζει σοβαρές βλάβες εξαιτίας της αρθρίτιδας, ο χειρουργός προετοιμάζει επίσης το οστό, αφαιρώντας το χόνδρο με ειδικές ράσπες διαφόρων μεγεθών. Το οστό πρέπει να προσαρμόζει απόλυτα στα μέρη της πρόθεσης. Για το λόγο αυτό, ο χειρουργός δοκιμάζει διάφορες προθέσεις. Διασφαλίζει τη συγκράτησή τους στο οστό, την κατεύθυνσή τους, μείωνει στο ελάχιστο τον κίνδυνο εξάρθρωσης, κτλ. Στη συνέχεια, τοποθετεί την τελική πρόθεση και προχωρεί στη στερέωσή της. Εάν αντικατασταθεί μόνο η κεφαλή του μηριαίου, η πρόθεση αποτελείται από ένα στέλεχος, το οποίο εισάγεται στο μηριαίο. Στο στέλεχος εφαρμόζει ένα τμήμα με σφαιρικό σχήμα (κεφαλή πρόθεσης).
Στην ιατρική γλώσσα, μιλάμε για πρόθεση μηριαίας κεφαλής.
Η ρομποτική τεχνολογία στην αντιμετώπιση των καταγμάτων ισχίου
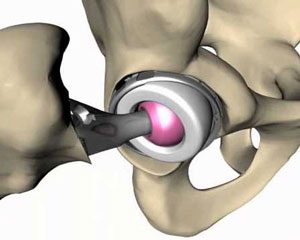 Όταν πρέπει να αντικατασταθούν όλα τα μέρη της άρθρωσης (ολική πρόθεση), ο ορθοπαιδικός χειρουργός προσθέτει ένα τμήμα σε σχήμα κούπας (το κυπέλλιο), που στερεώνεται στην κοτύλη. Η στερέωση γίνεται με ή χωρίς τη χρήση ειδικού τσιμέντου, χωρίς να επηρεάζεται το αποτέλεσμα. Η επιλογή της μεθόδου εξαρτάται από το είδος της πρόθεσης, την ποιότητα των οστών σας, την ηλικία σας, κτλ. Στη συνέχεια, ο χειρουργός ενώνει τα δύο μέρη της πρόθεσης και διασφαλίζει τη σταθερή συγκράτησή τους σε όλες τις θέσεις. Τέλος, τοποθετεί στη θέση τους όλα τα στοιχεία που περιβάλλουν την άρθρωση (θύλακος, μύες, κτλ.).
Όταν πρέπει να αντικατασταθούν όλα τα μέρη της άρθρωσης (ολική πρόθεση), ο ορθοπαιδικός χειρουργός προσθέτει ένα τμήμα σε σχήμα κούπας (το κυπέλλιο), που στερεώνεται στην κοτύλη. Η στερέωση γίνεται με ή χωρίς τη χρήση ειδικού τσιμέντου, χωρίς να επηρεάζεται το αποτέλεσμα. Η επιλογή της μεθόδου εξαρτάται από το είδος της πρόθεσης, την ποιότητα των οστών σας, την ηλικία σας, κτλ. Στη συνέχεια, ο χειρουργός ενώνει τα δύο μέρη της πρόθεσης και διασφαλίζει τη σταθερή συγκράτησή τους σε όλες τις θέσεις. Τέλος, τοποθετεί στη θέση τους όλα τα στοιχεία που περιβάλλουν την άρθρωση (θύλακος, μύες, κτλ.).
Η αρθροπλαστική ισχίου με την προσπέλαση ALMIS και την τοποθέτηση του ασθενούς σε ύπτια θέση όσο και η μη χρήση ειδικών τραπεζιών έλξης που χρησιμοποιούνται σε άλλες πρόσθιες προσπελάσεις (AMIS) διευκολύνει πολύ την χρήση του ρομποτικού συστήματος ΜΑΚΟ. Το ρομποτικό σύστημα ΜΑΚΟ μέχρι σήμερα στην Ελλάδα χρησιμοποιείται μόνο με την κλασσική οπίσθια προσπέλαση ή διάφορες τροποποιήσεις της. Ο συνδυασμός πρόσθιας προσπέλασης ελάχιστης επεμβατικότητας με την ρομποτική τεχνολογία ΜΑΚΟ εφαρμόστηκε για πρώτη φορά στην Ελλάδα από την χειρουργική μας ομάδα και χρησιμοποιείται μόνο σε πολύ εξειδικευμένα κέντρα της Ευρώπης και της Αμερικής. Θεωρείται σήμερα η πιο σύγχρονη πρόταση στην αρθροπλαστική του ισχίου! Συνδυάζουμε τα οφέλη των δύο επαναστατικών αλλαγών στην χειρουργική του ισχίου την τελευταία δεκαετία, της πρόσθιας προσπέλασης ελάχιστης επεμβατικότητας ALMIS και του πιο αξιόπιστου ρομποτικού συστήματος στον κόσμο MAKO, STRYKER! Με αυτό τον τρόπο επιτυγχάνουμε την ταχύτατη αποκατάσταση των ασθενών μας με μονοήμερη νοσηλεία του ασθενούς (fast track protocols – outpatient surgery). Συμβαδίζουμε με τα καλύτερα κέντρα του κόσμου προσφέροντας τις πιο αξιόπιστες διεθνώς λύσεις για τους ασθενείς μας!
Για περισσότερες λεπτομέρειες σχετικά με τα κατάγματα ισχίου παρακαλώ επικοινωνήστε μαζί μας.
Δείτε την χειρουργική τεχνική της αρθροπλαστικής ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ:
Δείτε μαρτυρίες ασθενών που έχουν υποβληθεί σε αρθροπλαστική ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ:
-
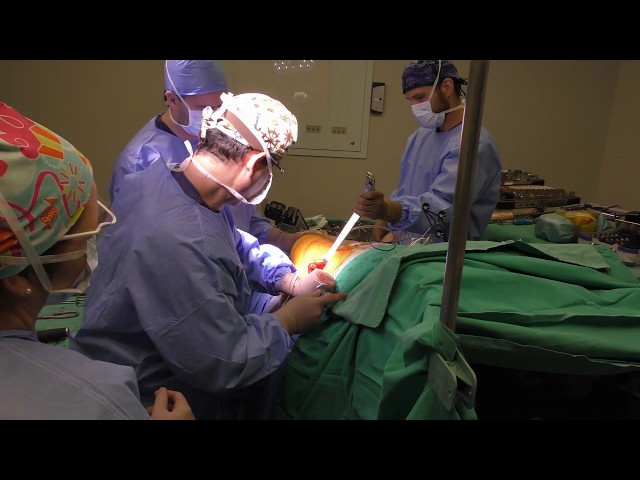
Αρθροπλαστική ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ στο Νοσοκομείο ΥΓΕΙΑ
-
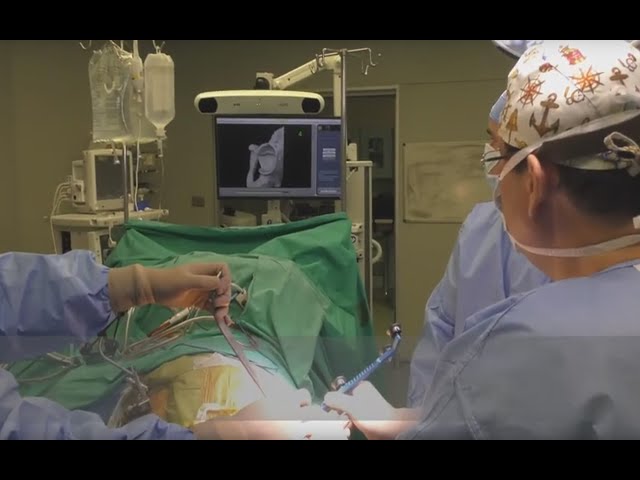
Αρθροπλαστική ισχίου ALMIS με το ρομποτικό σύστημα ΜΑΚΟ. Χειρουργική τεχνική
-
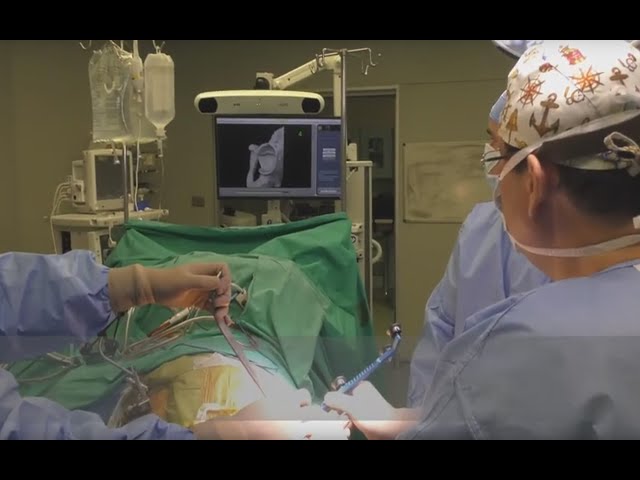
FAST TRACK ANTERIOR (ALMIS) HIP ARTHROPLASTY WITH MAKO ROBOTIC SYSTEM
-

Ρομποτική (ΜΑΚΟ) αρθροπλαστική ισχίου ALMIS ταχείας κινητοποίησης (Fast Track)
-

Ρομποτική (ΜΑΚΟ) αρθροπλαστική ισχίου ALMIS ταχείας κινητοποίησης - 20 ημέρες μετεγχειρητικά
-

Ρομποτική (ΜΑΚΟ) αρθροπλαστική ισχίου ALMIS ταχείας κινητοποίησης (Fast Track)
-

Ρομποτική αρθροπλαστική ισχίου (MAKO - ALMIS) ταχείας κινητοποίησης (fast track) - Νοσοκομείο ΥΓΕΙΑ
-

Ρομποτική αρθροπλαστική γόνατος και ισχίου ταχείας κινητοποίησης (fast track) με μονοήμερη νοσηλεία!
-

Ρομποτική αρθροπλαστική γόνατος και ισχίου ταχείας κινητοποίησης (fast track) με μονοήμερη νοσηλεία!
-

Ρομποτική ΜΑΚΟ αρθροπλαστική ΔΕ ισχίου ταχείας κινητοποίησης (fast track) με νοσηλεία 24 ωρών!
-

Ορθοπαιδικό κανάλι YouTube - Ρομποτική αρθροπλαστική γόνατος και ισχίου - Mαρτυρίες ασθενών!
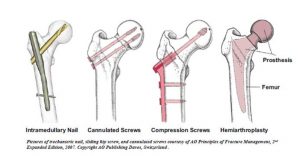 Κάταγμα Ισχίου Διατροχαντήριο: Χειρουργική Θεραπεία
Κάταγμα Ισχίου Διατροχαντήριο: Χειρουργική Θεραπεία
Τα περισσότερα διατροχαντήρια κατάγματα αντιμετωπίζονται είτε με κοχλία συμπίεσης (ολισθένοντα ήλο), είτε με ενδομυελικό ήλο (καρφί). Η πλάκα του ολισθένοντα ήλου στερεώνεται στην εξωτερική πλευρά του οστού και μια μακριά βίδα τοποθετείται στον αυχένα και την κεφαλή του μηριαίου. Ο ενδομυελικός ήλος τοποθετείται μέσα στο μυελό του οστού, μέσω μικρής τομής (1,5- 2 cm) που γίνεται στην κορυφή του μείζονα τροχαντήρα με τεχνικές ελάχιστης επεμβατικότητας (MIS).
Κάταγμα Ισχίου Υποτροχαντήριο: Χειρουργική Θεραπεία
Η αντιμετώπιση αυτών των καταγμάτων, γίνεται συνήθως με ένα μακρύ ενδομυελικό ήλο, σε συνδυασμό είτε με ένα 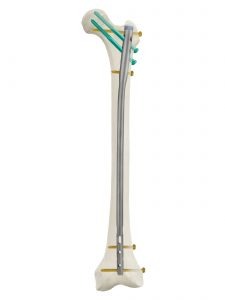 κεντρικό κοχλία για την κεφαλή, είτε με κεντρικούς και περιφερειακούς κοχλίες σταθεροποίησης. Χρησιμοποιούνται τεχνικές ελάχιστης επεμβατικότητας με μικρές τομές (1,5- 2 cm).
κεντρικό κοχλία για την κεφαλή, είτε με κεντρικούς και περιφερειακούς κοχλίες σταθεροποίησης. Χρησιμοποιούνται τεχνικές ελάχιστης επεμβατικότητας με μικρές τομές (1,5- 2 cm).
Χρειάζεται μετάγγιση;
Είναι φυσιολογικό να υπάρχει μια μικρή αιμορραγία κατά τη διάρκεια της επέμβασης. Η απώλεια αίματος μπορεί να αναπληρωθεί:
- είτε με χορήγηση αίματος από άλλο άτομο (μετάγγιση),
- είτε με το αίμα σας, που λαμβάνεται πριν την επέμβαση και σας χορηγείται μετά, για να αναπληρώσει την απώλεια (αυτόλογη μετάγγιση),
- είτε συλλέγοντας το αίμα, που χάνεται κατά τη διάρκεια της επέμβασης και σας χορηγείται εκ νέου μετά από διαδικασία καθαρισμού του (σύστημα αυτομετάγγισης).
Με την χρήση των νεώτερων τεχνικών ελάχιστης επεμβατικότητας η αιμορραγία στο χειρουργείο περιορίζεται σε μεγάλο βαθμό και πρακτικά σπάνια χρειάζεται μετάγγιση. Πολύ σημαντική βοήθεια προσφέρουν επίσης διάφορες νέες φαρμακευτικές ουσίες (τρανσαμίνη) οι οποίες χορηγούνται τόσο πρίν, κατά την διάρκεια ή και μετά το χειρουργείο με τελικό αποτέλεσμα τον πολύ σημαντικό περιορισμό της διεγχειρητικής απώλειας αίματος περιορίζοντας τις μεταγγίσεις στο ελάχιστο δυνατό.
Συρραφή τομής
Τα τελευταία χρόνια με την χρήση των τεχνικών ελάχιστης επεμβατικότητας δεν χρησιμοποιούνται παροχετεύσεις. Για τη συρραφή της τομής, ο γιατρός σας χρησιμοποιεί ράμματα ή κάποιο άλλο σύστημα συρραφής, που είναι σταθερό ή απορροφάται σταδιακά από τον οργανισμό (απορροφήσιμο υλικό). Υπάρχει και η δυνατότητα πλαστικής ενδοδερμικής ραφής με πλεονέκτημα την μη αφαίρεση ραμμάτων γιατί απορροφούνται μόνα τους. Η τελική μορφή της ουλής εξαρτάται από την κατάσταση του δέρματός σας, τις δυνάμεις που υφίσταται, ή ακόμα από την έκθεσή σας στον ήλιο, που πρέπει να αποφεύγεται μετά την επέμβαση.
Ποια η διάρκεια της επέμβασης για την αντιμετώπιση των καταγμάτων του ισχίου;
Η διάρκεια της επέμβασης ποικίλλει χωρίς να σημαίνει ότι η εξέλιξή της παρουσιάζει κάποιο πρόβλημα, καθώς εξαρτάται από διάφορους παράγοντες (τη μέθοδο, τον αριθμό των συνδυαστικών ενεργειών, κτλ). Συνήθως, διαρκεί από 1 έως 2 ώρες. Πρέπει, επίσης, να υπολογίσετε το χρόνο προετοιμασίας, ανάνηψης, κτλ.
Τις επόμενες μέρες
Πόνος
Κάθε οργανισμός αντιλαμβάνεται διαφορετικά τον πόνο. Ωστόσο, ελέγχεται με την κατάλληλη αγωγή. Είναι πιθανό τις πρώτες φορές που θα σηκωθείτε και θα ξεκινήσετε να περπατάτε, να πονάτε. Εάν, ωστόσο, ο πόνος είναι έντονος, μη διστάσετε να μιλήσετε με τους θεράποντες ιατρούς σας. Πάντα υπάρχει λύση.
Βασική φροντίδα
Σας χορηγούνται παυσίπονα για τον πόνο και θεραπεία, για να γίνει το αίμα πιο λεπτόρρευστο, γεγονός που εμποδίζει το σχηματισμό πηκτών συσσωρευμάτων αίματος (θρόμβοι) στις φλέβες του ποδιού (φλεβοθρόμβωση). Χρησιμοποιείτε επίσης ειδικούς επιδέσμους ή κάλτσες που βοηθούν την κυκλοφορία του αίματος (φλεβική στάση). Υποβάλλεστε σε τακτικές εξετάσεις αίματος. Τα ράμματα αφαιρούνται μετά από είκοσι μέρες περίπου. Οι ασκήσεις αποκατάστασης των κινήσεων της άθρωσής σας (φυσιοθεραπεία), αρχίζουν συνήθως, την επόμενη μέρα της επέμβασης και συνήθως χρειάζονται για τον πρώτο μετεγχειρητικό μήνα.
Κάταγμα Ισχίου: Επιστροφή στο σπίτι & ανάρρωση
Η εφαρμογή τεχνικών ελάχιστης επεμβατικότητας (MIS) καθώς και των πρωτοκόλλων ταχείας κινητοποίησης (fast track or enhanced recovery protocols) μας δίνουν την δυνατότητα της ταχύτατης κινητοποίησης των ασθενών μας ιδαίτερα αυτών που αντιμετωπίζονται με ημιαρθροπλαστική ή αρθροπλαστική ισχίου με την προσπέλαση ALMIS σε ύπτια θέση. Οι ασθενείς που υποβάλλονται σε σταθεροποίηση του κατάγματος με μεθόδους ενδομυελικής ήλωσης, διαδερμικής ή εσωτερικής οστεοσύνθεσης ακολουθούν ξεχωριστά πρωτόκολλα αποκατάστασης ανάλογα με την περίπτωση κάθε φορά. Συνήθης χρόνος παραμονής στο Νοσοκομείο από 1-3 ημέρες.
Κάταγμα Ισχίου: Χρειάζεται φυσικοθεραπεία;
Πρέπει να ακολουθείτε αυστηρά τις οδηγίες του γιατρού σας. Είναι σημαντικό να είστε συνεπής στις μετεγχειρητικές σας επισκέψεις και να υποβληθείτε σε εξετάσεις ελέγχου (π.χ. ακτινογραφίες) αν αυτό κριθεί αναγκαίο. Ο χειρουργός με αυτό τον τρόπο, παρακολουθεί την εξέλιξη του ισχίου και προσαρμόζει ανάλογα τη φυσιοθεραπεία. Συνήθως, επισκέπτεστε το γιατρό σας μετά από 20 ημέρες για αφαίρεση των ραμμάτων, μετά από τρεις μήνες, στη συνέχεια μετά από έξι μήνες, ένα χρόνο και συχνά μετά από αρκετά χρόνια (τρία, πέντε, επτά χρόνια), για τον έλεγχο της σταθερότητας της πρόθεσης στο οστό
Δείτε στο κανάλι μας στο youtube την αποκατάσταση ασθενούς με υποκεφαλικό κάταγμα ισχίου που αντιμετωπίσθηκε με ολική αρθροπλαστική ALMIS: